Лечение суставов - артроз, артрит, остеохондроз и многое другое
Двс синдром что
ДВС-синдром
ДВС-синдром – расстройство гемостаза, связанное с гиперстимуляцией и дефицитом резервов свертывающей системы крови, приводящее к развитию тромботических, микроциркуляторных и геморрагических нарушений. При ДВС-синдроме наблюдается петехиально-гематомная сыпь, повышенная кровоточивость, дисфункция органов, а в острых случаях – развитие шока, гипотонии, сильных кровотечений, ОДН и ОПН. Диагноз устанавливают по характерным признакам и лабораторным тестам системы гемостаза. Лечение ДВС-синдрома направлено на коррекцию гемодинамики и нарушений свертывающей системы (антиагреганты, антикоагулянты, ангиопротекторы, гемотрансфузии, плазмаферез и др.).
ДВС-синдром (диссеминированное внутрисосудистое свертывание, тромбогеморрагический синдром) – геморрагический диатез, характеризующийся чрезмерным ускорением внутрисосудистой коагуляции, образованием рыхлых сгустков крови в микроциркуляторной сети с развитием гипоксических и дистрофически-некротических измерений в органах. ДВС-синдром представляет опасность для жизни пациента из-за риска возникновения обширных, плохо купируемых кровотечений и острой дисфункции органов (главным образом, легких, почек, надпочечников, печени, селезенки), имеющих обширную микроциркуляторную сеть.
ДВС-синдром можно рассматривать, как неадекватную защитную реакцию, направленную на ликвидацию кровотечения при повреждении кровеносных сосудов и изоляцию организма от пораженных тканей. Встречаемость ДВС-синдрома в различных отраслях практической медицины (гематологии, реаниматологии, хирургии, акушерстве и гинекологии, травматологии и др.) достаточно велика.
ДВС-синдром
ДВС-синдром развивается на фоне заболеваний, протекающих с повреждением тканей, эндотелия сосудов и клеток крови, сопровождаемых микрогемодинамическими нарушениями и сдвигом гемостаза в сторону гиперкоагуляции. Основной причиной ДВС-синдрома выступают септические осложнения бактериальных и вирусных инфекций, шок любой природы. ДВС-синдром часто сопутствует акушерской патологии - тяжелому гестозу, предлежанию и преждевременной отслойке плаценты, внутриутробной гибели плода, эмболии амниотической жидкостью, ручному отделению последа, атоническим маточным кровотечениям, а также операции кесарево сечение.
Развитие тромбогеморрагического синдрома могут инициировать метастазирующие злокачественные опухоли (рак легкого, рак желудка), обширные травмы, ожоги, серьезные хирургические вмешательства. Нередко ДВС-синдром сопровождает трансфузию крови и ее компонентов, трансплантацию тканей и органов, протезирование сосудов и клапанов сердца, применение искусственного кровообращения.
Способствовать возникновению ДВС-синдрома могут сердечно-сосудистые заболевания, протекающие с гиперфибриногенемией, увеличением вязкости и снижением текучести крови, механическим препятствием кровотоку атеросклеротической бляшкой. К ДВС-синдрому могут приводить прием медикаментов (ОК, ристомицина, диуретиков), острые отравления (например, ядом змеи) и острые аллергические реакции.
Несостоятельность гемостаза при ДВС-синдроме возникает за счет гиперстимуляции свертывающей и быстрого истощения антикоагулянтной и фибринолитической систем гемостаза.
Развитие ДВС-синдрома обуславливается различными факторами, которые появляются в кровяном русле и напрямую активируют процесс свертывания, либо осуществляют это через медиаторы, воздействующие на эндотелий. В качестве активаторов ДВС-синдрома могут выступать токсины, ферменты бактерий, околоплодные воды, иммунные комплексы, стрессовые катехоламины, фосфолипиды, снижение сердечного выброса и кровотока, ацидоз, гиповолемия и др.
Развитие ДВС-синдрома происходит с последовательной сменой 4-х стадий.
I - начальная стадия гиперкоагуляции и внутрисосудистой агрегации клеток. Обусловлена выбросом в кровь тканевого тромбопластина или веществ, обладающих тромбопластиноподобным действием и запускающих внутренний и внешний пути свертывания. Может продолжаться от нескольких минут и часов (при острой форме) до нескольких дней и месяцев (при хронической).
II - стадия прогрессирующей коагулопатии потребления. Характеризуется дефицитом фибриногена, кровяных пластинок и плазменных факторов вследствие их избыточного расхода на тромбообразование и недостаточного возмещения.
III - критическая стадия вторичного фибринолиза и выраженной гипокоагуляции. Отмечается разбалансировка гемостатического процесса (афибриногенемия, накопление патологических продуктов, разрушение эритроцитов) с замедлением свертывания крови (вплоть до полной неспособности к свертыванию).
IV - стадия восстановления. Наблюдаются либо остаточные очаговые дистрофические и некротические изменения в тканях тех или иных органов и выздоровление, либо осложнения в виде острой органной недостаточности.
По выраженности и скорости развития ДВС-синдром может быть острым (в т.ч., молниеносным), подострым, хроническим и рецидивирующим. Острая форма тромбогеморрагического синдрома возникает при массивном выбросе в кровь тромбопластина и ему подобных факторов (при акушерской патологии, обширных операциях, травмах, ожогах, синдроме длительного сдавления тканей). Характеризуется ускоренной сменой стадий ДВС-синдрома, отсутствием нормального защитного антикоагуляционного механизма. Подострая и хроническая формы ДВС-синдрома связаны с обширным изменением поверхности эндотелия сосудов (например, вследствие атеросклеротических отложений), выступающим в роли активирующей субстанции.
ДВС-синдром может проявляться локально (ограниченно, в одном органе) и генерализованно (с поражением нескольких органов или всего организма). По компенсаторному потенциалу организма можно выделить компенсированный, субкомпенсированный и декомпенсированный ДВС-синдром. Компенсированная форма протекает бессимптомно, микросгустки лизируются за счет усиления фибринолиза, факторы свертывания восполняются из резервов и путем биосинтеза. Субкомпенсированная форма проявляется в виде гемосиндрома средней степени тяжести; декомпенсированная - характеризуется каскадными реакциями реактивного фибринолиза, несостоятельностью коагуляционных процессов, несворачиваемостью крови.
ДВС-синдром может протекать с одинаковой активностью прокоагулянтного и сосудисто-тромбоцитарного звеньев гемостаза (смешанный патогенез) или с преобладанием активности одного из них.
Клинические проявления ДВС-синдрома определяются темпом развития и распространенностью поражения, стадией процесса, состоянием компенсаторных механизмов, наслоением симптомов заболевания-индуктора. В основе ДВС-синдрома лежит комплекс тромбогеморрагических реакций и дисфункции органов.
При острой манифестной форме быстро (за несколько часов) развивается генерализованный ДВС-синдром, для которого характерно шоковое состояние с гипотонией, потерей сознания, признаками отека легких и острой дыхательной недостаточности. Гемосиндром выражается нарастающей кровоточивостью, массивными и профузными кровотечениями (легочными, маточными, носовыми, желудочно-кишечными). Характерно развитие очагов ишемической дистрофии миокарда, панкреонекроза, эрозивно-язвенного гастроэнтерита. Молниеносная форма ДВС-синдрома свойственна эмболии околоплодными водами, когда коагулопатия стремительно (в течение нескольких минут) переходит в критическую стадию, сопровождаясь кардиопульмонарным и геморрагическим шоком. Летальность матери и ребенка при этой форме ДВС-синдрома приближается к 80%.
Подострая форма ДВС-синдрома носит локальный характер с более благоприятным течением. Незначительный или умеренный гемосиндром проявляется петехиальной или сливной геморрагической сыпью, синяками и гематомами, усиленной кровоточивостью из мест инъекций и ран, кровотечениями из слизистых оболочек (иногда - «кровавый пот», «кровавые слезы»). Кожа приобретает бледный вид, мраморность, становится холодной на ощупь. В ткани почек, легких, печени, надпочечников, ЖКТ развиваются отек, резкое полнокровие, внутрисосудистая коагуляция, сочетание очагов некроза и множественных кровоизлияний. Самая распространенная - хроническая форма ДВС-синдрома часто имеет бессимптомное течение. Но по мере прогрессирования фонового заболевания нарастают проявления геморрагического диатеза и нарушения функции органов.
ДВС-синдром сопровождается астеническим синдромом, плохим заживлением ран, присоединением гнойной инфекции, развитием келоидных рубцов. К осложнениям ДВС-синдрома относятся гемокоагуляционный шок, острая дыхательная недостаточность, ОПН, некроз печени, язвенная болезнь желудка, инфаркт кишечника, панкреонекроз, ишемический инсульт, острая постгеморрагическая анемия.
Для установления ДВС-синдрома необходимы тщательный сбор анамнеза с поиском этиологического фактора, анализ клинической картины и данных лабораторных исследований (общего анализа крови и мочи, мазка крови, коагулограммы, паракоагуляционных проб, ИФА). Важно оценить характер кровоточивости, уточнить стадию коагулопатии, отражающую глубину нарушений.
Для ДВС-синдрома характерна петехиально-гематомная кровоточивость, геморрагии сразу из нескольких мест. При малосимптомном течении гиперкоагуляция выявляется только лабораторными методами. К обязательным скрининговым тестам относятся определение количества тромбоцитов, фибриногена, АПТВ, протромбинового и тромбинового времени, времени свертывания по Ли-Уайту. Исследование маркеров внутрисосудистого свертывания - РФМК и ПДФ, D-димера методом ИФА и паракоагуляционных проб помогает подтвердить ДВС-синдром.
Критериями ДВС-синдрома являются наличие фрагментированных эритроцитов в мазке крови, дефицит тромбоцитов и фибриногена, повышение концентрации ПДФ, падение активности антитромбина III в сыворотке крови, удлинение АПТВ и тромбинового времени, отсутствие образования или нестабильность сгустка или in vitro. Выполняется оценка функционального состояния «шоковых органов»: легких, почек, печени, сердечно-сосудистой системы, головного мозга. ДВС-синдром необходимо дифференцировать от первичного фибринолиза, других коагулопатических синдромов.
Успех лечения ДВС-синдрома возможен при его ранней диагностике. Активные лечебные мероприятия требуются при выраженной симптоматике в виде кровотечений и органной недостаточности. Больных с ДВС-синдромом следует госпитализировать в ОРИТ и при необходимости проводить ИВЛ, активную противошоковую терапию. При малосимптомном ДВС-синдроме основным представляется лечение фоновой патологии, коррекция параметров гемодинамики и функциональных нарушений органов.
Острый ДВС-синдром требует срочного устранения его первопричины, например, экстренного родоразрешения, гистерэктомии - при акушерской патологии или антибиотикотерапии – при септических осложнениях. Для ликвидации гиперкоагуляции показано введение антикоагулянтов (гепарина), дезагрегантов (дипиридамола, пентоксифиллина), фибринолитиков. Больные должны находиться под постоянным динамическим контролем показателей гемостаза.
В качестве заместительной терапии при ДВС-синдроме применяются трансинфузии свежезамороженной плазмы, тромбоцитарной или эритроцитарной массы (при падении уровня тромбоцитов или Hb); криопреципитата (при сердечной недостаточности), физраствора. При кровотечениях, угрожающих жизни, возможно назначение антифибринолитических средств (аминокапроновой к-ты, ингибиторов протеаз). При кожных геморрагиях и ранах накладываются повязки с этамзилатом, гемостатическая губка.
По показаниям применяют кортикостероиды, оксигенотерапию, плазмаферез. Для восстановления микроциркуляции и нарушенных функций органов назначают ангиопротекторы, ноотропные препараты, посиндромную терапию. В случае ОПН проводят гемодиализ, гемодиафильтрацию. При хроническом ДВС-синдроме целесообразно использование дезагрегантов, вазодилататоров, в послеоперационном периоде - гепаринотерапии.
Прогноз ДВС-синдрома - вариативный, зависит от основного, этиологически значимого заболевания, тяжести нарушений гемостаза и своевременности начатого лечения. При остром ДВС-синдроме не исключен летальный исход в результате некупируемой большой кровопотери, развития шока, ОПН, острой дыхательной недостаточности, внутренних кровоизлияний. Предупреждение ДВС-синдрома заключается в выявлении пациентов группы риска (особенно, среди беременных и лиц пожилого возраста), лечении фонового заболевания.
www.krasotaimedicina.ru
ДВС синдром: 14 основных причин, множественные симптомы, 6 этапов лечения, профилактика и прогноз
ГлавнаяГематологияВ шаге от смерти, или 14 групп причин, которые могут привести к развитию ДВС-синдрома 
ДВС или тромбогеморрагический синдром является жизнеугрожающим состоянием, относящимся к вторичным нарушениям свёртывания крови, при котором в сосудах различного калибра образуются тромбы и возникают множественные микроциркуляторные и геморрагические нарушения.
Название «ДВС синдром» было предложено в 1950 году американским врачом-патологом Д. МакКеем. Он обнаружил многочисленные тромбы, перекрывающие просвет мелких сосудов — артериол, капилляров, венул, и массивные кровоизлияния в органах и тканях при вскрытии женщины, которая погибла от отслойки плаценты — раннего отделения органа, позволяющего осуществлять передачу питательных веществ от матери к плоду, от стенки матки.
Известны также и другие названия диссеминированного внутрисосудистого свёртывания, такие как коагулопатия потребления или синдром дефибринации.С данной трагической ситуацией может столкнуться акушер-гинеколог, когда после продолжительных тяжёлых родов возникают массивные маточные, желудочно-кишечные, носовые и другие виды кровотечений с одновременной блокадой кровообращения в почках и лёгких.
Аналогичная ситуация может сформироваться у врачей-хирургов во время проведения оперативных вмешательств, в гематологической практике — при лейкозах, в кардиологической — при обширных инфарктах миокарда, в онкологии — при злокачественных опухолях. И это далеко не весь спектр заболеваний, при которых образуется синдром ДВС.
Сложность тромбогеморрагического состояния состоит в том, что возникший при нём порочный круг разорвать даже в современных условиях очень проблематично, а порой невозможно. В процессе формирования тромбов расходуются тромбоциты (красные кровяные пластинки), фибрин (высокомолекулярный белок, который образуется из фибриногена, синтезируемого в печени, является основой для формирования тромба) и множество факторов свёртывания крови.
Таким образом, создаётся их дефицит в организме (тромбоцитопения, гипофибриногенемия), из-за которого возникшие вновь кровотечения самостоятельно остановиться уже не могут.
Коротко о системе гемостаза
Чтобы понять, почему возникает ДВС-синдром, необходимо знать основы системы гемостаза, ведь именно она отвечает за процесс свёртывания крови. Человек ежедневно сталкивается с риском возникновения мелких ссадин, царапин, порезов или серьёзнейших травм. С целью борьбы с ними природа задумала идеальный защитный механизм — тромбообразование, т.е. формирование на месте повреждения сгустка крови, который «залатывает» кровоточащий сосуд.
Но чтобы поддерживать кровь в жидком состоянии, которое необходимо для её нормальной циркуляции по всем системам и органам, в организме человека существует две противоборствующие системы — противосвёртывающая и свёртывающая.
К первой относят естественные антикоагулянты, среди которых:
- эндогенный гепарин;
- антитромбин;
- антитромбопластин.
В свёртывающую систему входят:
- ионы кальция;
- фибриноген;
- тромбопластин;
- протромбин;
- проакцелирин;
- проконвертин;
- антигемофильный глобулин;
- различные факторы свёртывания — Хагемана, Розенталя, Кристмаса, Стюарта — Прауэра и Лаки — Лоранда.
Практически все факторы свёртывания являются белковыми структурами, синтезируются в печени, а также содержатся в форменных элементах крови (лейкоцитах, эритроцитах), некоторых других тканях и эндотелии (внутренней оболочке сосудов). При повреждении стенки артерии, вены, капилляра и т.д. активируется свёртывающая система, в результате запускается целый каскад реакций, приводящих к закупорке поражённого сосуда путём образования кровяного сгустка — тромба. Он и будет препятствовать дальнейшему кровотечению.
Для предотвращения бесконтрольного образования тромбов существует противосвёртывающая система. Также препятствиями служат быстрый кровоток и специфический процесс — фибринолиз. Является неотъемлемой частью системы гемостаза, и его суть заключается в растворении сгустков крови путём лизиса белка фибрина при помощи ферментов, которые циркулируют в плазме крови. Остатки разрушенного белка поглощаются макрофагами и лейкоцитами.
Адекватное функционирование противосвёртывающей и свёртывающей систем является неотъемлемой составляющей для обеспечения жизнедеятельности любого организма.При ДВС-синдроме происходит нарушение их взаимодействия, что ведёт к массивному кровотечению различных локализаций с неконтролируемым тромбообразованием.
Причины возникновения ДВС-синдрома
Неспецифическое общепатологическое явление в виде тромбогеморрагического синдрома может осложнять течение следующих заболеваний и состояний:
- шока;
- травм;
- хирургических вмешательств;
- острого внутрисосудистого гемолиза;
- инфекционных, аутоиммунных, кардиологических болезней;
- акушерско-гинекологических патологий;
- подострых и острых деструктивных (разрушительных) и воспалительно-некротических (приводящих к омертвению органов или тканей) процессов;
- массивных гемотрансфузий (переливания крови или её компонентов);
- синдрома повышенной вязкости крови;
- протезирования сосудов и клапанов сердца;
- экстракорпоральных процедур;
- краш-синдрома;
- трансплантации тканей и органов;
- укусов змей (некоторые виды обладают гемокоагулирующими ядами).
Шок
Картина тромбогеморрагического синдрома может наблюдаться при следующих видах шока:
- анафилактическом — как следствие выраженной аллергической реакции немедленного типа;
- травматическом — при множественных повреждениях или поражениях крупных анатомических образований, например, бедренной кости;
- кардиогенном, осложняющем течение инфаркта миокарда;
- геморрагическом — развивается при потере более 25% объёма циркулирующей крови, что соответствует II стадии (декомпенсированной);
- ожоговом — образуется у взрослых людей при глубоких ожогах, затрагивающих более 15% кожного покрова.
Сочетание шокового состояния с синдромом диссеминированного внутрисосудистого свёртывания крайне тяжело поддаётся лечению, о чём и свидетельствует значительное количество летальных случаев.
Травмы
Коагулопатия потребления развивается при:
- переломах трубчатых костей, особенно часто встречается при повреждении бедренной кости, обеих плечевых или большеберцовых костей;
- политравмах — множественных поражениях нескольких анатомических областей, одно из которых носит тяжёлый характер. Например, разрыв печени с переломами костей обеих нижних конечностей или отрыв голени, сочетающийся с ушибом мозга и переломом костей основания черепа;
- ожоговой болезни — нарушение деятельности систем и органов в результате получения обширных ожогов;
- электротравмах — особый вид травм, полученных в результате действия электрического тока, способного оказывать как местное повреждающее действие, так и распространяться по всему организму;
- массивных отморожениях, которые возникают при длительном воздействии низких температур на определённые анатомические области.
Хирургические вмешательства
ДВС-синдром может осложнять течение следующих видов операций:
- полостных, суть которых состоит во вскрытии брюшной или грудной полости, например, при операциях на сердце, печени, лёгких, желчном пузыре, поджелудочной железе;
- ортопедических, в основном при вмешательстве на позвоночный столб, протезировании крупных суставов (тазобедренного, коленного и др.);
- при политравмах.
Острый внутрисосудистый гемолиз
Характеризуется повышенным распадом красных клеток крови — эритроцитов — в результате:
- переливания несовместимой по группе или резус-фактору крови;
- кризов гемолитических анемий (серповидно-клеточной, бета-талассемии, болезни Минковского — Шоффара) — заболеваний крови, чаще наследственного характера, при которых происходит усиленный распад эритроцитов;
- отравлений гемолитическими ядами — ртутью, свинцом, хлороформом, бензолом, сероуглеродом, бензином;
- гемолитико-уремического синдрома, проявляющегося острой почечной недостаточностью, гемолитической анемией и тромбоцитопенией (снижением количества тромбоцитов в крови).
Инфекционные заболевания
К развитию синдрома дефибринации могут приводить:
- тропические лихорадки — Эбола, Марбурга, Ласса, Омская, Денге, Конго — Крымская, долины Рифт, жёлтая, с почечным синдромом, Боливийская и Аргентинская;
- сепсис — крайне опасное жизнеугрожающее состояние, при котором инфекционный возбудитель устремляется в кровеносное русло;
- тяжёлые вирусные гепатиты — воспалительные заболевания печени вирусного генеза;
- сальмонеллёз, дизентерия — острые инфекционные патологии, поражающие, прежде всего, органы желудочно-кишечного тракта, но при тяжёлом течении могут осложняться развитием ДВС-синдрома;
- массивные пищевые токсикоинфекции — проникновение в организм с продуктами питания токсинов бактерий, чаще всего клебсиелл, энтеробактерий, стафилококков и др.;
- грипп — тяжёлое заболевание вирусной этиологии;
- лептоспироз (водная лихорадка) — острое инфекционное заболевание, вызванное бактериальным агентом — лептоспирами, способное поражать почки, печень, мышцы, эндотелий сосудов и центральную нервную систему;
- иерсиниоз — инфекционная патология, бактериальной природы, характеризующаяся мультиочаговостью поражений и мелкоточечной сыпью.
Любое инфекционное заболевание может осложниться септическим состоянием, особенно при снижении иммунных сил организма, например, при наличии синдрома приобретённого иммунодефицита (СПИДа).
Наиболее часто синдром диссеминированного внутрисосудистого свёртывания осложняет течение тропических геморрагических лихорадок.
Кардиологические и аутоиммунные болезни
ДВС-синдром может встречаться при:
- инфаркте миокарда — тяжёлом заболевании сердечной мышцы, при котором некоторые его участки подвергаются некротическим изменениям (отмирают) в результате ишемии (недостатка кровоснабжения данной области);
- тяжёлой хронической сердечной недостаточности — при застое по обоим кругам кровообращения и дистрофических изменениях в органах и системах;
- врождённых «синих» пороках сердца — с обогащением малого круга (комплекс Эйзенменгера, полная транспозиция главных сосудов) и обеднением (аномалия Эбштейна, тетрада Фалло и др.);
- тромбоэмболии лёгочной артерии — закупорке просвета сосуда тромбом, в 90% случаев источником которого служат глубокие вены нижних конечностей;
- системной красной волчанке — агрессивной болезни, при которой организм продуцируют антитела против ядер собственных клеток;
- ревматоидном артрите и системной склеродермии — обе патологии склонны к поражению почек и развитию в редких случаях диссеминированного внутрисосудистого свёртывания.
Акушерско-гинекологическая патология
ДВС-синдром в акушерстве может наблюдаться при:
- предлежании (расположении в нижних отделах любой стенки матки, тем самым перекрывая полностью либо частично просвет внутреннего зева), отслойке и разрыве плаценты;
- эмболии околоплодными водами — осложнение акушерской патологии, при которых они попадают в лёгочную артерию либо её ветви;
- атонических маточных кровотечениях — при полном отсутствии сокращений, например, при матке Кувелера — опасном симптомокомплексе, при котором в органе значительно ухудшается кровоток;
- антенатальной гибели плода, т.е. во время течения беременности;
- плодоразрушающих операциях;
- послеродовом сепсисе;
- пузырном заносе — патологический продукт зачатия, при котором ворсины хориона (специфическая эмбриологическая структура) разрастаются как пузыри, заполненные жидкостью;
- криминальном аборте — прерывании беременности вне лечебных заведений;
- тяжёлом позднем гестозе — патологическом состоянии, характеризующимся триадой главных признаков — наличием в моче белка, повышением цифр артериального давления, отёками;
- эклампсии — критическая патология, протекающая с судорожными припадками с возможным развитием коматозного состояния.

Подострые и острые деструктивные и воспалительно-некротические процессы
К данной группе относятся:
- острые деструктивные аппендицит и холецистит — воспалительные заболевания аппендикса и желчного пузыря, характеризующиеся разрушениями органов с развитием таких тяжёлых осложнений, как перитонит (воспаление листков брюшины) и ДВС-синдром;
- острый панкреатит — воспалительный процесс, захватывающий поджелудочную железу и характеризующийся её самоперевариванием;
- острый гломерулонефрит — патология, развивающаяся в клубочковом аппарате почек;
- тяжёлая пневмония — заболевание, чаще бактериальной природы, протекающее в лёгочной ткани, способное захватывать несколько сегментов лёгких или целые доли органа;
- цирроз печени — патологический процесс, при котором происходит замещение гепатоцитов (печёночных клеток) на соединительную ткань с образованием специфических узлов-регенератов, а так как в печени образуются практически все факторы свёртывания, то процессы фибринолиза и гемостаза претерпевают ряд серьёзных изменений;
- васкулит — воспалительное заболевание, зачастую аутоиммунной этиологии, поражающее стенки различных сосудов;
- острая почечная недостаточность — может возникать при шоковых и септических состояниях, острых гломерулонефрите или пиелонефрите (воспалении чашечно-лоханочной системы почек), тромбозе почечных артерий, мочекаменной болезни и др.;
- лучевая болезнь — формируется при воздействии на организм человек ионизирующего излучения в дозе выше 1 г, возможно поражение абсолютно любых систем и органов.
Синдром повышенной вязкости крови
Также способен приводить к возникновению диссеминированного внутрисосудистого свёртывания. Встречается при таких заболеваниях, как:
- эритремия (болезнь Вакеза — Ослера) — злокачественная патология кроветворной системы опухолевой природы, характеризующаяся значительным повышением в крови эритроцитов;
- миеломная болезнь — онкологический недуг, возникающий из плазматических клеток (подтип белых клеток крови — лейкоцитов), при котором они чрезмерно накапливаются в костях и костном мозге;
- криоглобулинемия — патологический синдром, который обусловлен присутствием в крови специфических белков — криоглобулинов.
Экстракорпоральные процедуры
Применяются для очищения крови, улучшения её реологических свойств (текучести, вязкости), улучшения иммунных сил, профилактики множества заболевания. Включают в себя:
- плазмаферез;
- иммуносорбцию;
- каскадную плазмофильтрацию;
- плазмосорбцию;
- тромбоцитаферез;
- эритроцитаферез.
Краш-синдром (длительного сдавления, размозжения, Байуотерса, компрессионная травма)
Является патологическим состоянием, возникающим из-за длительной ишемии (нарушения кровоснабжения) сдавленных тканей с последующим распространением по организму токсических веществ, образующихся в них. Опасен развитием острой почечной недостаточности и гиперкалиемии (чревато фатальными нарушениями ритма с последующей остановкой сердца). Краш-синдром можно встретить у пострадавших во время различных обвалов, землетрясений или катастроф.
Патогенез ДВС-синдрома
ДВС-синдром патогенез имеет сложный, при нём чётко прослеживается нарушение равновесия между свёртывающей, фибринолитической и противосвёртывающей системами. Под действием причинного фактора практически во всех отделах микроциркуляторного русла образуются микротромбы и мелкие рыхлые сгустки фибрина, которые сразу уничтожаются фибринолитической системой.
Образование новых сгустков и тромбов значительно истощают факторы, необходимые для свёртывания крови — протромбина, тромбоцитов, фибриногена и других. Формируется гипокоагуляция — замедление свёртывания крови из-за дефицита необходимых для этого субстанций. Если на данном этапе происходит нарушение целостности стенки любого сосуда, то кровотечение самостоятельно организм остановить уже не может.
Одновременно данное состояние отягощает наличие избытка антикоагулянтных субстанций — эндогенного гепарина, антитромбопластина, антитромбина и других. Образованные микротромбы и фибриновые сгустки блокируют кровоток в различных тканях, приводя к их ишемии — серьёзному нарушению в них кровообращения.
Такое состояние значительно нарушает функциональную активность органов — сердца, почек, лёгких, печени, надпочечников, головного мозга, кишечника и желудка. Развивается синдром полиорганной недостаточности. Нарушается защитная функция слизистых оболочек кишечника и желудка, активируется условно патогенная микрофлора (протеи, клебсиелла, цитробактеры, энтеробактеры, некоторые формы стафилококка и др.) с развитием тяжёлой вторичной эндогенной (внутренней) интоксикации.
Одни из последних и важных открытий в медицине позволили определять маркёры начальных стадий ДВС-синдрома, когда постепенно истощается запас тромбоцитов. Ими являются D-димер и растворимый фибрин-мономерный комплекс (РФМК).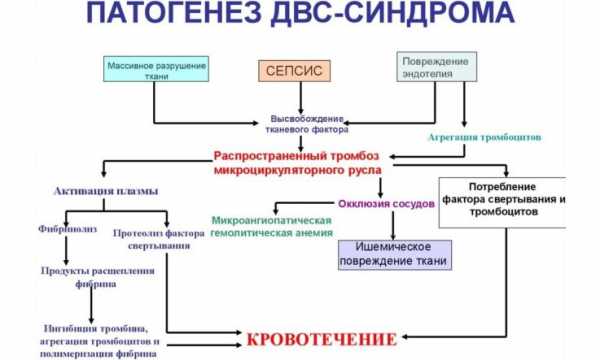
Стадии ДВС-синдрома и его виды
По времени развития выделяют:
- острый — может развиваться молниеносно, но чаще процесс формируется в течение нескольких часов, реже нескольких суток;
- подострый — образуется на протяжении недели;
- хронический — заболевание растягивается на месяцы;
- рецидивирующий — характеризуется повторным появлением патологии.
В своём развитии ДВС-синдром проходит следующие стадии.
- Гиперкоагуляции. Резко повышается адгезивность (способность к слипанию) тромбоцитов, активируется первая фаза свёртывания, повышается концентрация фибриногена. В мелких периферических сосудах образуются микротромбы, которые не приводят к омертвению тканей, а только к их ишемизации. Процесс тромбообразования развивается по всему организму, поэтому и называется диссеминированным или, другими словами, рассеянным. Фаза гиперкоагуляции может формироваться постепенно, если поступают малые дозы протромбиназы — одного из сложных комплексов, состоящего из активированных факторов свёртывания, располагающегося на мембране тромбоцитов. Но чаще отмечается бурное течение ДВС-синдрома. В ряде случаев процесс внутрисосудистого свёртывания может носить локальный характер.
- Коагулопатия потребления. В сосудах микроциркуляторного русла развивается «сладж»-феномен. Кровь, проходя через мелкие сосуды, разделяется на плазму и форменные элементы, эритроциты (красные кровяные клетки) теряют способность к передвижению, происходит их остановка (стаз), оседание (агрегация) и разрушение с выделением кровяного тромбопластина. Поступление его в кровоток вызывает внутрисосудистое свёртывание, при этом выпадают нити фибрина (специфического белка), которые окутывают эритроциты, образуя «сладж»-комочки, нарушающие структуру крови. Кровоснабжение органов и тканей при «сладж»-феномене и сопутствующем микротромбообразовании значительно ухудшают кровоснабжение различных тканей и органов. Количество тромбоцитов и других факторов свёртывания резко снижается, так как на данные процессы их используется значительное количество. Кровь сворачиваться практически не способна. В ответ на это, в качестве защитного механизма, происходит активация фибринолитической системы.
- Фибринолиза. Все сгустки крови, в том числе и которые закупоривают повреждённые сосуды, растворяются, формируется геморрагический синдром. Кровотечение приобретает профузный характер, данную фазу можно распознать по данному типичному клиническому проявлению. Если кровотечение всё-таки удалось остановить, возникает четвёртая заключительная стадия.
- Восстановления. На первых план выходят признаки недостаточности практически всех органов и систем, которые сформировались из-за длительного нарушения в них кровообращения. Показатели коагулограммы (специального комплексного метода исследования свёртывания крови) улучшаются или полностью нормализуются. При благоприятном исходе функциональная активность органов и систем восстанавливается, в зависимости от степени их повреждения. Возможно развитие кардиальных, неврологических, печёночных, почечных и других осложнений.
Какие виды тромбов могут образовываться при ДВС-синдроме?
Одним из главных признаков синдрома дефибринации является образование микротромбов в сосудах микроциркуляторного русла — венулах, капиллярах, артериолах.
В зависимости от структуры различают:
- фибриновые тромбы. Цилиндрические или округлые образования, имеющие волокнистое строение. Редко между нитями фибрина прослеживается немного эритроцитов. В большом количестве образуются при длительной стадии гиперкоагуляции;
- гиалиновые, в состав которых помимо фибрина входит фибриноген. Встречаются преимущественно в капиллярах, но также их можно найти абсолютно в любом отделе микроциркуляторного русла. Обычно полностью закрывают просвет сосуда. Больше формируется, если тромбогеморрагический синдром протекал стремительно, с выраженной гиперкоагуляцией;
- глобулярные. Овальные или округлые образования диаметром до 200 мкм. Основой для их создания служат сладжированные эритроциты, на которые осаждаются фибриновые массы. Их можно обнаружить абсолютно в любых мелких сосудах;
- пластинчатые (тромбоцитарные). Специфичны для эмболии околоплодными водами, могут обтурировать, в том числе и крупные сосуды;
- белые (лейкоцитарные). Патогномоничны для такого злокачественного заболевания, как лейкоз. Обнаруживаются преимущественно в венулах;
- красные (эритроцитарные). В составе присутствует большое число разрушенных красных клеток крови. Частая находка при шоковых или септических состояниях, перитоните.
Как проявляется ДВС-синдром?
Продолжительность проявлений ДВС-синдрома в среднем достигает 7 — 9 часов, изменения лабораторных показателей выявляется раньше и сохраняется дольше.
Основополагающим является геморрагический синдром, который проявляется синячково-гематомным типом кровоточивости и сочетании следующих кровотечений:
- маточных;
- желудочно-кишечных;
- носовых;
- лёгочных;
- пропотеванием крови в брюшную, плевральную полость или перикард (наружная оболочка сердца, состоящая из двух листков).
Кровотечения могут также носить и локальный характер. Геморрагический синдром сочетается с поражениями различных внутренних органов, вследствие развития в них ишемических и дистрофических процессов. Клинические проявления:
- со стороны сердца — увеличение частоты сердечных сокращений (тахикардия), снижение цифр артериального давление (гипотония), коллапс (внезапная недостаточность сердечно-сосудистой системы с обморочным состоянием и значительной угрозой жизни пациента), шок;
- лёгких — одышка, отёк или недостаточность органа, хрипы смешанного характера;
- головного мозга — острое нарушение мозгового кровообращения, сонливость, заторможенность, нарушение двигательной и чувствительной функций, сопор (один из видов глубокого угнетения сознания), кома;
- печени — желтушность кожного покрова (из-за наличия в крови большого количества билирубина), недостаточность органа, из-за чего ещё больше угнетается геморрагический синдром;
- почек — наличие крови в моче (гематурия), полное отсутствие выделения мочи (анурия), выделение белка (протеинурия);
- надпочечников — падение артериального давления;
- желудочного-кишечного тракта — рвота, жидкий стул, склонность к образованию эрозий и язв.
В зависимости от стадии заболевания характерны следующие проявления:
- I стадия — признаки вариабельны, зависят от поражённых органов (инфаркт миокарда, преходящие или острые нарушения мозгового кровообращения или, другими словами, тразиторные ишемические атаки или инсульт, тромбоэмболия лёгочной артерии, тромбоз сосудов кишечника и др.) и могут включать в себя одышку, глухость сердечных тонов, тахикардию, падение артериального давления, обморочные состояния, парезы или параличи различных частей тела. В части случаев может наблюдаться бессимптомное течение – «лабораторный» ДВС-синдром;
- II стадия — характерны кровотечения различных локализаций, мраморность или бледность кожного покрова, угнетение сознания, нарушение моторики кишечника, гипотония, одышка, снижение выделения мочи, коллапс. В тяжёлых случаях формируется синдром полиорганной недостаточности. Редко можно наблюдать бессимптомную форму — ДВС крови без ДВС-синдрома;
- III стадия — часто является критической с высокой частотой летальных случаев. Характерен геморрагический синдром: десневые, носовые, геморроидальные, маточные, кровоизлияния в местах инъекций, в склеры, многочисленные «синяки» и петехии (мелкоточечные кровоизлияния) на теле, кровохарканье, выделение крови с мочой. Зачастую возникает картина шока — падение артериального давление, бледность кожного покрова, похолодание и посинение верхних и нижних конечностей, одышка и спутанность сознания.
- Тяжёлый геморрагический синдром с кровоизлияниями в надпочечники, гипофиз, головной мозг и кровотечениями из желудочно-кишечного тракта.
- Тромбоз магистральных (главных) сосудов жизненно важных органов — лёгких, сердца, головного мозга, печени, кишечника.
- Тяжёлое нарушение функции отдельного органа (надпочечников, почек, лёгких, селезёнки и др.) или их совокупности (синдром полиорганной недостаточности), особенно часто возникающие на последних стадиях заболевания.
Поражение отдельных органов при ДВС-синдроме
Наиболее часто тромбогеморрагический синдром поражает следующие органы:
- лёгкие (68% случаев). В них ДВС-синдром протекает наиболее ярко. В мелких сосудах органа можно встретить все виды микротромбов, а также «сладж»-феномен форменных элементов. Это объясняется тем, что лёгочная ткань является специфическим «фильтром», задерживающим инородные частицы: капельки жира при жировой эмболии, злокачественные клетки при метастазировании опухолей, клетки синцитиотрофобласта, если наступила преждевременная отслойка плаценты. Другие проявления тромбогеморрагического синдром, такие как отёк, внутриальвеолярные кровоизлияния и прочие являются для лёгких неспецифичными;
- почки (66% случаев). Патоморфологически можно выявить следующие изменения — поражение стенок сосудов, повреждение эпителия канальцев, закупорку тромбами сосудов микроциркуляторного русла. Макроскопически почки набухшие, увеличены в размерах, корковое вещество бледнеет, в нём определяются очаги некроза (если ДВС-синдром длится более двух-трёх суток), участки кровоизлияния и гиперемии (покраснения) органа. Эпителий канальцев подвергается дистрофическим изменениям вплоть до выявления омертвевших участков. В капиллярах клубочков, отводящих и приводящих артериолах — множественные микротромбы. Нередки подкапсульные кровоизлияния;
- селезёнка (52% случаев) — признаки тромбогеморрагического синдрома прослеживаются в мелких внутриорганных венах и артериях (фибриновые и гиалиновые тромбы), синусоидах (нити и тяжи фибрина) и фолликулах (фибриновые массы). Геморрагический компонент определяется в виде кровоизлияний под капсулу органа и в его пульпу — основное вещество селезёнки. Нередко некроз и фибриноидное набухание стенок внутриорганных сосудов;
- надпочечники — один из основных органов, которые поражает синдром диссеминированного внутрисосудистого свёртывания. Орган увеличивается в размерах, его ткань пропитана кровью, а граница между корковым и мозговым слоем неразличима. Отмечаются кровоизлияния в капсулу и окружающую жировую ткань. В просвете сосудов нередкой находкой является обнаружение фибриновых микротромбов, но их стенка в большинстве случаев интактна (не повреждается). Длительное нарушение микроциркуляции ведёт к некробиотическим изменениям в мозговом и корковом веществе надпочечников. Отмечаются множественные кровоизлияния, от точечных до массивных, в толщу органа, нередко развивается синдром Уотерхауса — Фридериксена (острая надпочечниковая недостаточность ввиду двустороннего кровоизлияния);
- печень. Поражается при ДВС-синдроме в половине случаев. Зачастую гепатоциты (печёночные клетки) повреждаются без окклюзии сосудов микротромбами. Изменения наиболее заметны в центральной части долек, где отчётливо видны очаги некроза, чередующиеся с участками кровоизлияний (орган приобретает благодаря такой картине пёстрый вид). Частое проявление ДВС в печени — нити и тяжи фибрина, располагающиеся в печёночных синусоидах;
- поджелудочная железа — проявления от минимальных до панкреонекроза, если последний не развился, то в сосудах органа определяются лишь единичные микротромбы;
- желудочно-кишечный тракт — нередки: кровоизлияния в слизистые оболочки, образование свежих эрозий и язв, резкое полнокровие толстой кишки и желудка, агглютинация и сладж эритроцитов, иногда — эритроцитарные и фибриновые тромбы;
- кожный покров — обнаруживается мелко- или крупнопятнистая, петехиальная, реже сливная геморрагическая экзантема (сыпь), множественные кровоизлияния в области послеоперационных разрезов или в местах введения инъекций. В центре высыпаний располагаются очаги некроза. В сосудах микроциркуляторного русла — лейкоцитарные, фибриновые и смешанные тромбы;
- аденогипофиз. Характерна внутрисосудистая коагуляция с формированием фибриновых и гиалиновых микротромбов и очагов кровоизлияния. В результате клетки аденогипофиза некротизируются, что ведёт к развитию недостаточности органа — синдрому Шиена;
- миокард — изменения в сердечной мышце сводятся к обтурации капилляров единичными гиалиновыми микротромбами, геморрагиями под эндо- и эпикардом;
- головной мозг. Тромбы, приводящие к окклюзии сосудов, встречаются редко, чаще в сосудистых сплетениях и мозговых оболочках. Встречаются агглютинаты и агрегаты эритроцитов. Геморрагический синдром проявляется в виде мелкоточечных или обширных кровоизлияний с разрушением ткани органа.
Не менее характерно для ДВС-синдрома поражение сосудистой стенки, которое заключается в следующем:
- повреждении их внутренней оболочки (эндотелия) с последующим слущиванием эпителия;
- выстилании просвета фибриновыми массами;
- плазматическом пропитывании, а также фибриноидном набухании и омертвении (некроз);
- выделении ряда биологически активных веществ (простагландинов, гистамина, серотонина, брадикинина и др.) в ответ на пристеночное микротромбообразование.
Чем опасен ДВС-синдром?
Из опаснейших проявлений распространённого внутрисосудистого свёртывания можно отметить:
- гемокоагуляционный шок. Вследствие обширного поражения микроциркуляторного русла внутренние органы и ткани испытывают колоссальную кислородную недостаточность, к тому же количество токсинов в крови возрастает. В итоге артериальное давление пациента критически снижается, недостаточность органов нарастает, складывается картина шокового состояния;
- острая дыхательная недостаточность. Гипоксическое состояние нарастает, появляется выраженная одышка, учащается частота дыхания, нередко происходит потеря сознания с развитием судорог и гипоксической комы;
- со стороны органов желудочно-кишечного тракта — инфаркт кишечника, язва желудка и двенадцатиперстной кишки с возможностью её перфорации (образования сквозного дефекта в стенке органа), панкреонекроз — грозное осложнение, характеризующееся омертвением тканей поджелудочной железы;
- острая почечная недостаточность — часто встречающееся опасное состояние, в результате которого больной полностью или частично перестаёт выделять мочу (анурия, олигурия), нарушается водно-солевой баланс, а в крови растёт уровень остаточного азота, мочевины и креатинина;
- со стороны кроветворной системы — острая геморрагическая анемия, при которой уровень гемоглобина в эритроцитах резко снижен, а, следовательно, внутренние органы и ткани не дополучают необходимый им кислород, что наряду с нарушением в микроциркуляторной системе ещё более поддерживает гипоксическое состояние;
- острая надпочечниковая недостаточность — цифры артериального давления снижаются, возникают гипокликемия (снижения уровня сахара), гипонатриемия, гиперкалиемия (рост в крови уровня калия), кровь ещё более сгущается, возможно развитие картины шока;
- со стороны сердечно-сосудистой системы — острое нарушение мозгового кровообращения по ишемическому типу (инсульт), инфаркт миокарда.
Диагностика
Ключевую роль в выявлении заболевания играют лабораторные виды анализов. Очень важна комплексная оценка параметров свёртывания крови, которые определяются во время проведения коагулограммы.
Она включает в себя следующие показатели:
- АЧТВ или активированное частичное тромбопластиновое время. Показывает, сколько времени потребуется для формирования сгустка крови при добавлении в плазму специальных химических реагентов. Снижение показателей указывает на риск тромбообразования, повышение позволяет судить о гипокоагуляции, т.е. склонности к кровотечению;
- ПИ или протромбиновый индекс. Протромбин является предшественником белка-тромбина. Данный индекс показывает отношения времени свёртывания плазмы пациента по сравнению со здоровым человеком. Уменьшение показателя говорит о том, что способность к формированию сгустка снижена, а увеличение — наоборот;
- МНО или международное нормализованное отношение — показатель системы свёртывания. Его увеличение свидетельствует о снижении способности крови сворачиваться;
- антитромбин III — вещество, снижающее свёртываемость крови. В стадии тромбообразования его количество уменьшается, также данный показатель косвенно позволяет говорить о выраженности тромбогеморрагического синдрома;
- фибриноген. Представляет собой белок, который необходим для процесса свёртывания. Снижение его уровня наблюдается в фазу гиперкоагуляции;
- D-димер — конечный продукт расщепления фибриногена. Повышение показателя говорит об активации тромбообразования;
- тромбиновое время — указывает количество времени, которое необходимо для формирования сгустка фибрина. Уменьшение показателя наблюдается при снижении способности крови к свёртыванию.
Также необходимо проведение общего анализа крови, в котором можно выявить снижении числа тромбоцитов, эритроцитов и гемоглобина.
Для оценки состояния печени и почек проводят биохимический анализ крови, включающий в себя определение:
- аланинаминотрансферазы, аспартатаминотрансферазы — ферментов, содержащихся в клетках печени. Увеличение их числа говорит о разрушении гепатоцитов;
- креатинина. Участвует в обменных процессах, образуется в мышцах и выделяется с мочой. При функциональном нарушении почек его количество в крови значительно возрастает;
- мочевины — конечного продукта белкового обмена, который также выводится из организма при помощи почек.
Дополнительные инструментальные виды исследования проводятся только для диагностики основного заболевания, приведшего к тромбогеморрагическому синдрому, и определяется исключительно лечащим врачом.
Лечение синдрома диссеминированного внутрисосудистого свёртывания
Тактика терапии ДВС-синдрома зависит от:
- этиологического фактора, вызвавшего данное состояние;
- стадии заболевания;
- тяжести состояния пациента.
Комплексное лечение должно включать в себя следующие этапы:
- ликвидацию первопричины тромбогеморрагического синдрома;
- проведение противошоковых мероприятий;
- раннее применение альфа-адреноблокаторов;
- адекватное восполнение дефицита объёма крови;
- коррекции нарушений, возникающих в микроциркуляторном русле;
- проведение гемодиализа («искусственная» почка), гемодиафильтрации при формировании острой почечной недостаточности.
Для купирования шокового состояния применяют:
- Реополиглюкин — плазмозамещающий лекарственный препарат, улучшающий гемодинамические процессы;
- внутривенные инфузии солевых растворов (Квартасоль, Ацесоль и др.);
- глюкокортикоиды — Преднизолон;
- трансфузии плазмы, обогащённой гепарином (при отсутствии противопоказаний).
Гепарин вводят с целью уменьшения микротромбообразования при отсутствии риска кровотечений в начальных стадиях ДВС-синдрома, начиная с фазы фибринолиза, его введение является абсолютным противопоказанием.
При начальных проявлениях тромбогеморрагического синдрома показано внутривенное введение в необходимых дозировках следующих альфа-адреноблокаторов:
Они способствуют коррекции микроциркуляторных нарушений, противостоят процессам тромбообразования, в отличие от норадреналина и адреналина, способных только ухудшить течение ДВС-синдрома. Также для улучшения микроциркуляции (особенно при формировании печёночной и почечной недостаточности) возможно применение антиагрегантных препаратов — Курантила, Тивортина или Трентала.
На третьей стадии тромбогеморрагического синдрома показано введение ингибиторов протеаз. Препаратом выбора служит Контрикал в однократной дозе не более 100000 ЕД. При необходимости инфузию можно повторить. Кровоточащие язвенные дефекты сводятся к обработке 6% раствором Андроксона.
Применение антибактериальных препаратов (Цефтриаксона, Левофлоксацина, Джозамицина, Ципрофлоксацина, Цефтазидима, Цефепима и др.) показано при ДВС-синдроме в случае:
- перенесённого аборта;
- прогрессирующего роста или стойкой температуры тела;
- преждевременном отхождении околоплодных вод;
- возникновения симптомов, указывающих на инфекционный воспалительный процесс в лёгких, почках или органах брюшной полости;
- признаков менингита (ригидность затылочных мышц и прочие).
Также при инфекционно-токсической природе коагулопатии потребления и развившемся лёгочном дистресс-синдроме (один из видов отёка лёгкого) показана процедура плазмоцитофереза (плазмафереза), которая заключается в заборе, последующем очищении крови и возвращению её части в системный кровоток. Данная процедура значительно повышает эффективность лечения ДВ-синдрома и снижает количество летальных исходов.
Высокая эффективность терапии достигается благодаря раннему подключению струйных трансфузий свежезамороженной плазмы.Перед каждой процедурой обязательно внутривенно вводится гепарин с целью активации антитромбина III. Также это предупреждает свёртывание плазмы тромбином, циркулирующим в крови.
Также при снижении гематокрита (процента содержания красных клеток в крови) и выраженной анемизации пациента показано проведение трансфузий эритроцитароной массы или свежезамороженной плазмы (до трёх дней хранения, иначе в ней образуются микросгустки, которые будут усугублять течение тромбогеморрагического синдрома).
Следует соблюдать необходимую осторожность и вести строгий учёт потерь организмом жидкости, количества перелитой крови, диуреза (объёма выделяемой мочи), кровопотерь, так как перегрузки сердечно-сосудистой системы крайне нежелательны, потому что могут спровоцировать отёк лёгких — угрожающее жизни пациента состояние.
Подводя итог, можно выделить 3 основных варианта лечения ДВС-синдрома в зависимости от клинической картины:
- I — умеренные геморрагии, нарушение функций шоковых органов — переливание свежезамороженной плазмы, введение антиагрегантов и гепарина;
- II — массивный геморрагический синдром — введение в больших дозах антипротеаз, свежезамороженной плазмы;
- III — выраженный локальный тромбоз и тромбоэмболические состояния — введение антикоагулянтов и антиагрегантов.
Профилактика и прогноз
Специфической профилактики ДВС-синдрома на сегодняшний день не существует. Для предупреждения развития данного состояния необходимо придерживаться следующих рекомендаций:
- своевременно устранять причину, которая сможет привести к развитию тромбогеморрагического синдрома;
- по возможности производить менее травматичные оперативные вмешательства, преимущество отдаётся новейшим эндоскопическим методикам;
- бороться с септическими осложнениями в послеродовом и постабортивном периоде;
- при склонности к тромбообразованию (патология беременности, пожилой возраст, злокачественные новообразования) стараться не назначать препаратов, которые способствуют повышению свёртывающего потенциала крови — гормональных синтетических противозачаточных средств, ингибиторов фибринолиза — транексамовой, аминокапроновой кислот;
- необходимо знать, что кровопотеря менее 1 литра у взрослых людей подлежит замене плазмой, альбумином или плазмозаменителями, но не кровью;
- при гнойно-деструктивных заболеваниях, которые зачастую служат причиной развития ДВС-синдрома вместе с антибактериальными препаратами необходимо применять антитромботические и улучшающие реологические свойства крови (её текучесть, вязкость) средства;
- при расстройстве в работе микроциркуляторного русла и начинающемся шоковом состоянии — незамедлительно проводить с ними борьбу путём назначения необходимых медикаментозных препаратов.
Прогноз при начавшемся ДВС-синдроме зависит от множества факторов:
- причины, вызвавшей его;
- возраста пациента;
- своевременности оказания адекватной медицинской помощи;
- стадии состояния;
- сопутствующих интеркуррентных заболеваний и др.
Так, например, в среднем в стадии гиперкоагуляции погибают около 5% пациентов, коагулопатии потребления — 10 — 15%, фибринолиза — 25 — 45%, восстановления — до 85%. При хроническом течении тромбогеморрагического синдрома смертность в течение пяти лет жизни достигает 95 — 100% случаев.
Заключение
Синдром диссеминированного внутрисосудистого свёртывания, не являясь самостоятельным заболеванием, ежегодно уносит жизни сотни тысяч людей, несмотря на все достижения современной медицины.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(4 оценок, среднее: 3,75 из 5) Загрузка...Если Вам понравилась статья, поделитесь ею с друзьями!ustamivrachey.ru
ДВС-синдром (диссеминированное внутрисосудистое свёртывание)
ДВС-синдром (диссеминированное внутрисосудистое свёртывание, коагулопатия потребления, тромбогеморрагический синдром) — представляет собой расстройство, которое влияет на каскад свертывания крови.
Расстройство возникает, когда система свертывания крови в организме работает неправильным образом. ДВС-синдром может возникать в краткосрочной или долгосрочной перспективе и является конечным осложнением различных патологий, таких как рак и некоторых инфекционных заболеваний.
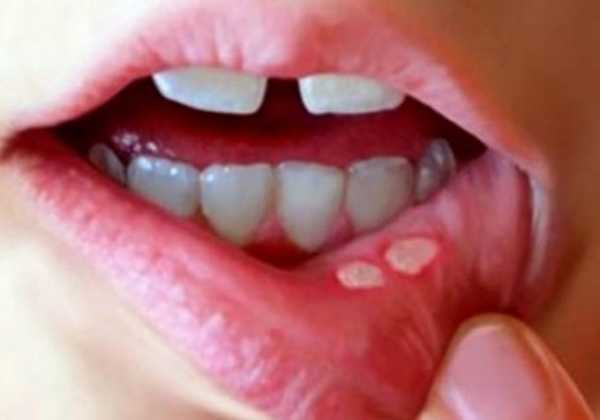
Кровяной сгусток (тромб) образуются по всему телу, а не локализуются только на месте травмы. В конце концов, все факторы свертывания крови исчерпываются и недоступны для использования при необходимости на реальных участках травмы. На изображении ниже у ребенка возникло сильное кровотечение, что привело к гангрене в пораженной конечности.
Статистика диссеминированной внутрисосудистой свёртываемости
ДВС-синдром может возникать у 30-50% пациентов с сепсисом, у 7-10% пациентов со злокачественным заболеванием и примерно у 1% всех госпитализированных пациентов. ДВС-синдром встречается во всех возрастах и во всех расах, особой половой предрасположенности отмечено не было, т. е. болеют как женщины, так и мужчины.
Диссеминированное внутрисосудистое свёртывание часто имеет подострую тромботическую картину у онкобольных пациентов и связана с высоким уровнем смертности, когда она резко перерастает в геморрагическую форму.
Аденокарциномы и лейкемии являются наиболее распространенными онкологическими заболеваниями, которые приводят к синдрому диссеминированной внутрисосудистой свёртываемости.
Причины и факторы риска ДВС-синдрома
К развитию ДВС-синдрома могут привести несколько болезненных состояний (см. таблицы 1 и 2 ниже), как правило, одним из следующих двух путей:
- Системный воспалительный ответ, приводящий к активации сети цитокинов и последующей активации коагуляции (например, при сепсисе или серьезной травме).
- Выпуск или воздействие прокоагулянтного материала в кровоток (например, при раке, повреждении головного мозга или акушерских случаях).
В некоторых ситуациях (например, серьезная травма или тяжелый некротический панкреатит) могут присутствовать оба пути.
Таблица 1. Причины острой (геморрагической) диссеминированной внутрисосудистой свёртываемости.
| Тип | Причина |
| Инфекционный |
|
| Злокачественность |
|
| Акушерский |
|
| Травма | |
| Переливание |
|
| Другое |
|
| * Некоторые не классифицируют это как ДВС-синдром; скорее это заболевание печени с пониженным синтезом фактора свертывания крови и сниженным клиренсом активирующих продуктов свертывания. |
Таблица 2. Причины хронической диссеминированной внутрисосудистой свёртываемости.
Факторами, участвующими в развитии ДВС у пациентов с инфекциями, могут быть специфические компоненты клеточной мембраны микроорганизма (липополисахарид или эндотоксин) или бактериальные экзотоксины (например, стафилококковый альфа-токсин). Эти компоненты вызывают генерализованный воспалительный ответ, характеризующийся системным появлением провоспалительных цитокинов.
Прогрессирование диссеминированного внутрисосудистого свертывания
Десеминированная внутрисосудистая свертываемость начинается с избыточной активности системы свертываемости крови и чрезмерного тромбообразования в вашем организме. Чрезмерное тромбообразование обычно стимулируется веществами, которые попадают в кровь, с возможными причинами, перечисленными выше.
Поскольку факторы свертывания крови и тромбоциты расходуются, остаётся меньше факторов свертывания крови, доступных для использования в реальных местах кровотечения, вследствие этого возникает сильное кровотечение.
Результаты этого процесса (т.е. аномальные небольшие тромбообразования (микротромбы) и/или кровотечения) обнаруживаются во многих органах и тканях. Существенные изменения могут произойти в некоторых органах вашего организма, таких как почки, легкие, мозг, надпочечники или плацента.
Осложнения
Осложнения ДВС-синдрома следующие:
- острая почечная недостаточность (ОПН);
- изменение психического статуса;
- дыхательная дисфункция;
- печеночная дисфункция;
- опасный для жизни тромбоз и кровоизлияние (у пациентов с ДВС средней и высокой степени тяжести);
- тампонада сердца (происходит скопление жидкости между листками перикарда);
- гемоторакс (скопление крови в плевральной полости);
- внутрицеребральная гематома;
- гангрена и потеря конечностей;
- шок;
- смерть.
Признаки и симптомы ДВС-синдрома
Симптомы диссеминированного внутрисосудистого свертывания (ДВС-синдром) часто являются симптомами основного заболевания, которым было вызвано состояние (см. раздел причины). Такие заболевания могут включать в себя следующее:
- сепсис или тяжелая инфекция (с любым микроорганизмом);
- травма (например, политравма, нейротравма или жировая эмболия);
- разрушение органов (например, тяжелый панкреатит);
- злокачественные новообразования. Солидные опухоли и миелопролиферативные/лимфопролиферативные злокачественные новообразования;
- акушерские бедствия (например, эмболия околоплодными водами; отслойка плаценты);
- сосудистые аномалии — синдром Касабаха-Мерритта и крупные сосудистые аневризмы;
- тяжелая печеночная недостаточность;
- тяжелые токсические или иммунологические реакции — укусы змей, рекреация на препараты, переливание крови и отторжение трансплантата.
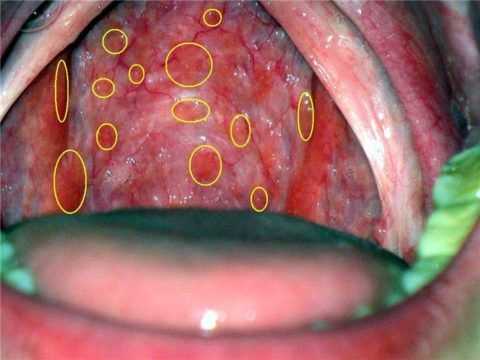
В дополнение к симптомам, связанным с основным заболеванием, обычно наблюдается кровопотеря в результате кровотечений в таких областях, как десна и желудочно-кишечный тракт (см. таблицу 3 ниже). Острое проявление ДВС-синдрома часто проявляется как петехии и экхимозы (кровоизлияния в кожу или слизистую).
ПетехииВ послеоперационном ДВС кровотечения могут происходить вблизи хирургических участков, дренажей и трахеостомий, а также в полостях сердца.
Таблица 3. Основные особенности признаков диссеминированной внутрисосудистой свертываемости (исследования 118 пациентов).
| Характеристики | Пострадавшие пациенты,% |
| Кровотечение | 64% |
| Почечная дисфункция | 25% |
| Печеночная дисфункция | 19% |
| Дыхательная дисфункция | 16% |
| Шок | 14% |
| Дисфункция центральной нервной системы | 2% |
Ищите на теле симптомы и признаки тромбоза в крупных сосудах (например, тромбоз глубоких вен [ТГВ]) и микрососудистого тромбоза (как при почечной недостаточности).
Тромбоз глубоких венПациенты с поражением легких могут иметь одышку, кровохарканье и кашель. Коморбидная болезнь печени, а также быстрое производство гемолитического билирубина могут привести к желтухе (желтоватый цвет кожи). Неврологические изменения (например, кома, нарушенный психический статус и парестезии) также возможны.
У пациентов с так называемым хроническим или подострым ДВС, основным проявлением которого является тромбоз (см. фото выше) из-за избыточного образования тромбина (фактор свёртывания II), могут присутствовать признаки венозной тромбоэмболии.
Геморрагические буллыПризнаки со стороны кровообращения следующие:
- спонтанные и опасные для жизни кровоизлияния;
- подострые кровотечения;
- диффузный или локализованныйтромбоз;
- кровотечение в серозные полости.
Признаки со стороны центральной нервной системы включают следующее:
- неспецифическое измененное сознание или ступор;
- преходящий очаговый неврологический дефицит
Сердечно-сосудистые признаки включают в себя следующее:
- гипотония;
- тахикардия сердца;
- сосудистый коллапс.
Респираторные симптомы:
Симптомы со стороны желудочно-кишечного тракта:
- рвота с кровью;
- кровянистый стул.
Мочеполовые признаки включают следующее:
- азотемия и почечная недостаточность;
- ацидоз;
- гематурия (кровь в моче);
- олигурия (замедляется образование мочи);
- метроррагия (нарушения менструального цикла);
- маточное кровотечение
Дерматологические признаки:
- петехии (крошечные, размером менее 2-3 мм, кровоизлияния на коже);
- желтуха (дисфункция печени или гемолиз);
- тромбоцитопеническая пурпура;
- геморрагические буллы (фото A и B выше);
- акральный цианоз;
- некроз кожи нижних конечностей;
- локализованный инфаркт и гангрена;
- глубокие подкожные гематомы;
- тромбоз.
Диагностика диссеминированной внутрисосудистой свертываемости
Врач может решить назначить некоторые анализы крови, чтобы определить причину и степень выраженности диссеминированного внутрисосудистого свертывания.
- общий анализ крови (ОАК) для определения количества тромбоцитов;
- протромбиновое время (ПТВ) для измеряет время свертывания плазмы (жидкой части крови);
- анализ уровня фибриногена в плазме для оценки количества фибриногена, белка, необходимого для свертывания крови;
- анализ продуктов деградации фибриногена/фибрина (ПДФ);
- и проч. анализы.
Как лечится диссеминированное внутрисосудистое свертывание?
Если вы страдаете от диссеминированного внутрисосудистого свертывания крови, первым шагом врача, по возможности, является устранение первопричины вашего заболевания. Например, если инфекция является основной причиной, вам могут быть назначены соответствующие антибиотики.
Вам также может быть назначено поддерживающая терапия (потребление жидкости), и мониторинг мочи с помощью мочевого катетера.
Следующим шагом является замена отсутствующих компонентов крови. Если ваш уровень тромбоцитов низкий необходимо переливания тромбоцитов. Если факторы свертывания плазмы снижаются, они могут быть заменены свежезамороженной плазмой. Если уровень фибриногена низкий, врач может рассмотреть возможность переливания криопреципитата, который является веществом, богатым фибриногеном.
Врачи при лечении могут рассмотреть возможность применения гепариновой терапии, что является спорным вопросом. Гепарин помогает остановить свертывание крови, останавливая ферменты, которые усиливают свертывание крови. Однако у некоторых пациентов кровотечение может усилиться.
Таким образом, гепариновая терапия, вероятно, лучше всего подойдет пациентам с признаками ишемии (недостаточного кровоснабжения) и цианозом.
Хирургическое вмешательство ограничивается лечением определенных основных причин, спровоцировавших ДВС-синдром, например. удаление рака (злокачественного образования).
Прогноз ДВС-синдрома
Прогноз пациентов с ДВС-синдромом зависит от тяжести свертываемости и основного состояния, которое привело к ДВС-синдрому. Присвоить цифровые показатели заболеваемости и смертности, характерные для ДВС, весьма сложно. Ниже приводятся примеры показателей смертности от болезней, осложненных диссеминированной внутрисосудистой свертываемости:
- Идиопатическая тромбоцитопеническая пурпура, связанная с ДВС, имеет смертность 18%;
- Септический аборт с клостридиальной инфекцией и шоком, связанный с тяжелым ДВС-синдромом, имеет смертность 50%;
- В условиях серьезной травмы наличие ДВС приблизительно удваивает уровень смертности.
Ретроспективное одноцентровое корейское исследование женщин с первичным послеродовым кровотечением, которые обратились в отделение неотложной помощи, показало, что 57 (22,4%) из 255 пациенток имели открытую ДВС. У 96,5% пациентов с ДВС наблюдались серьезные осложнения (см. раздел осложнений выше).
Гистологические исследования у пациентов с ДВС-синдромом свидетельствуют о наличии ишемии и некроза вследствие отложения фибрина в мелких и средних сосудах различных органов. Наличие этих внутрисосудистых тромбов, по-видимому, явно и конкретно связано с клинической дисфункцией органа.
Специфическими тромботическими осложнениями, которые иногда наблюдаются в рамках ДВС-синдрома, являются акральный цианоз, геморрагические инфаркты кожи и ишемия конечностей.
tvojajbolit.ru
Причины появления и опасность, которую несет ДВС синдром
Диссеминированное внутрисосудистое свертывание крови возникает при ускоренном образовании тромбов в ответ на шок, массивную травму, тяжелую инфекцию, акушерскую патологию. Характеризуется кровотечениями из-за массивного потребления факторов, отвечающих за их остановку.
Может протекать бессимптомно или приводить к острой дыхательной и почечной недостаточности. Для постановки диагноза нужно учитывать симптомы, провести анализы крови. Лечение предусматривает введение антикоагулянтов, антиагрегантов, переливание крови или ее компонентов, плазмаферез. Подробнее читайте в этой статье.
Что такое ДВС синдром
Из-за воздействия патологических факторов в мелких сосудах формируются рыхлые тромботические массы, микротромбы, скопления тромбоцитов. Они нарушают кровообращение, микроциркуляцию, приводят к кислородному голоданию, дисфункции внутренних органов. Больше всего дистрофия и разрушение клеток охватывают паренхиму почек, легких, печени и надпочечников. Это объясняется развитой в них микроциркуляторной сосудистой сетью.
Опасность тромбогеморрагического синдрома состоит и в том, что основной запас факторов свертывания, кровяных пластинок обычно расходуется на образование сгустков внутри сосудов. Поэтому повышается риск тяжелых кровотечений, которые очень сложно остановить. Развитие ДВС-синдрома могут вызывать разные патологии, при которых нарушается текучесть крови и ее движение в капиллярах.
По клиническим проявлениям заболевание может иметь скрытое, затяжное течение, а также проявляться молниеносной реакций, приводящей к смерти. Поражения внутренних органов бывают локальными и незначительными или возникает распространенное свертывание крови во всех мелких сосудах с крайне тяжелым течением.
Рекомендуем прочитать статью о синдроме Рейно. Из нее вы узнаете о причинах развития симптома Рейно, стадиях, методах диагностики и лечения синдрома Рейно.А здесь подробнее о препарате Варфарин.
Причины возникновения у взрослых и детей
ДВС-синдром провоцируют состояния, при которых имеется разрушение внутреннего слоя сосудов, клеток крови, повреждение тканей. Это вызывает активацию свертывания крови, нарушение кровотока в мелких капиллярах, венулах и артериолах. Причинами такого состояния могут быть:
- инфекции вирусной или бактериальной природы, осложненные сепсисом;
- шоковое состояние;
- токсикоз второй половины беременности (гестоз);
- ранее отслоение плаценты;
- гибель плода;
- атония матки с профузным кровотечением;
- кесарево сечение;
- метастазы при злокачественных новообразованиях;
- эмболия околоплодными водами;
- длительное сдавление конечностей;
- обширные травмы, ожоги или операция, особенно в условиях искусственного кровообращения;
- атеросклеротическое поражение сосудов;
- переливание крови, пересадка органов;
- кровотечения;
- установка протезов сосудов или клапанов сердца;
- аборты, роды;
- длительное нахождение катетера в сосуде;
- внутрисосудистое разрушение эритроцитов при отравлениях гемолитическими ядами (свинец, ртуть, уксусная кислота, укус змеи);
- лейкоз;
- лучевая болезнь;
- интенсивная противоопухолевая терапия.
Формы проявления
По скорости нарастания нарушений микроциркуляции и их осложнений ДВС-синдром делят на острый, подострый и хронический.
Острый
Возникает у пациентов при массивном поступлении в кровь веществ, повышающих образование тромбов. Бывает при тяжелых, критических состояниях (политравма, тяжелые роды, операции, сдавление тканей). Особенностью этой формы является быстрая смена фаз болезни, отсутствие защитных реакций организма, предотвращающих массивное свертывание.
Подострый
Для его развития требуются недели (до 1 месяца). Течение более благоприятно, чем у острой формы, недостаточность функции внутренних органов менее выражена или умеренная, кровоточивость слабая или средней тяжести. Диагностируют при опухолях крови, легких, почек, отторжении пересаженных тканей, применении гормональных противозачаточных средств.
Если к ним присоединяется кровопотеря, переливание крови, введение кровоостанавливающих средств, стресс, то может перейти в острый процесс.
Хронический
Длится несколько месяцев. Нарушения работы органов нарастают медленно, обычно характеризуется нажеванными поражениями. Его вызывают хронические воспаления легких, печени, опухоли, аутоиммунные заболевания, лейкоз, распространенный атеросклероз. Для выявления клинических признаков, как правило, недостаточно. Нужно подтвердить ДВС-синдром лабораторной диагностикой.
Классификация
Известно несколько видов заболевания. Клинические варианты течения могут проявляться в зависимости от:
- распространенности поражения – ограниченные (один орган) и генерализованные (несколько систем или весь организм);
- степени компенсации – компенсированный (симптомов нет, тромбы разрушаются активацией фибринолиза, факторы свертывания синтезируются или выходят из резервов), субкомпенсированный (есть кровотечения средней степени тяжести), декомпенсированный (запускается каскад реакций рассасывания кровяных сгустков, свертываемость нарушена, сильное кровотечение).
Стадии прогрессирования
Особенность заболевания состоит в последовательной смене симптомов. В классическом варианте ДВС-синдром имеет такие стадии прогрессирования:
- Повышенное свертывание крови и соединение клеток. Вызвано выходом тромбопластина из разрушенных тканей или аналогичных ему веществ. Они активируют процессы тромбообразования. Длится от десяти минут до нескольких месяцев.
- Расстройство коагуляции из-за недостатка фибриногена, тромбоцитов, факторов свертывания, так как они усиленно расходовались в первую фазу, а новые еще не образовались.
- Критическая фаза низкой свертывающей способности. В крови нет фибриногена, происходит разрушение эритроцитов, могут полностью отсутствовать коагуляционные свойства.
- Восстановление или развитие осложнений. Имеются либо остаточные признаки дистрофии и разрушения, сменяющиеся выздоровлением, либо нарастает острая недостаточность органов.
Симптомы при патологии свертывания крови
Клинические проявления тромбогеморрагического синдрома складываются из признаков основного заболевания, осложнением которого он является и симптомокомплекса ДВС-синдрома.
Шоковое состояние
Связано со свертыванием крови, остановкой микроциркуляции, кислородным голоданием тканей. В процессе образования тромбов и их разрушения в кровь поступает много токсичных соединений, они приводят к нарушению системного кровообращения. Чаще всего трудно определить, какие изменения возникли из-за микротромбоза, а какие были его причиной. Проявлениями шока бывают:
- резкое падение артериального давления и снижение центрального венозного;
- острые нарушения микроциркуляции;
- низкая функциональная активность внутренних органов.
Осложнениями могут быть почечная, печеночная, дыхательная недостаточность или их комбинации. ДВС на фоне шока всегда имеет тяжелое течение, а при длительном периоде – катастрофическое.
В первой фазе избыточная свертываемость крови очевидна, она даже может быть визуальной, когда кровяной сгусток образуется еще до анализа, сразу после забора материала. Во второй фазе на фоне избыточной проявляется и недостаточная коагуляция. В это время одни тесты показывают повышенную, а другие резко сниженную способность к тромбообразованию.
Геморрагический синдром
Повышенная кровоточивость чаще всего появляется при остром течении болезни. Обильная потеря крови может отмечаться и на фоне нормальной концентрации фибриногена или немного пониженной. Локальные кровотечения бывают как проявлением ДВС-синдрома, так и заболеваниями самих органов (язва желудка, инфаркт почки, атония матки). Общими признаками геморрагии являются:
- кровоизлияния в кожу, синяки, гематомы;
- носовые, легочные, почечные потери крови;
- кровоизлияние в ткани мозга, надпочечники, околосердечную сумку;
- пропитывание плазмы и эритроцитов в грудную и брюшную полость.
Острая почечная недостаточность
Снижается мочеотделение вплоть до его отсутствия. В моче обнаруживают белок и эритроциты. В крови нарушается баланс солей, кислот и щелочей, нарастает мочевина, креатинин и остаточный азот. Тяжелее всего нарушение работы почек протекает при сочетании с печеночной или легочной недостаточностью, гемолизом эритроцитов.
Поражение органов-мишеней
Прогрессирование ДВС-синдрома приводит к генерализованным нарушением – полиорганной недостаточности. Ее симптомы:
- разрушение клеток печени с желтухой и болью в правом подреберье;
- эрозии, язвы и кровотечения на слизистой желудка;
- язвенные дефекты в кишечнике;
- остановка движений кишечной стенки, проникновение токсинов в кровь (ослабление моторики кишечника или непроходимость;
- закупорка мозговых сосудов – головокружение, головная боль, нарушение сознания, могут быть и геморрагические инсульты;
- гипофизарная и надпочечниковая недостаточность – тяжелый сосудистый коллапс, диарея, обезвоживание.
Диагностика ДВС синдрома
Для постановки диагноза учитывают наличие кровоподтеков на коже, кровотечения из нескольких органов и такие лабораторные признаки (по анализу крови):
- разрушенные эритроциты;
- снижение тромбоцитов и фибриногена;
- рост уровня продуктов разрушения фибрина;
- низкая активность антитромбина 3;
- удлинение тромбинового времени и активированного тромбопластинового;
- сгустки не формируются или быстро распадаются.
При сомнительных случаях назначают определение Д-димера, паракоагуляцонных тестов, растворимых фибриновых комплексов.
Лечение заболевания
Если клинические проявления ДВС-синдрома отсутствуют, то его лабораторные признаки корректируют путем воздействия на основное состояние. При остром течении болезни нужно экстренно устранить причину ее появления, в том числе и оперативным путем. Для медикаментозной терапии применяют:
- антикоагулянты (Гепарин, Клексан);
- антиагреганты (Курантил, Пентилин);
- переливание замороженной плазмы, тромбоцитов или эритроцитов, криопреципитата.
При тяжелых кровотечениях вводится Контрикал, аминокапроновая кислота, местно применяется гемостатическая губка. В дополнение к этому рекомендуется кислородная терапия, плазмаферез, кортикостероидные гормоны, ангиопротекторы, гемодиализ при почечной недостаточности, противошоковые мероприятия.
Прогноз для больных
Тяжесть состояния пациентов определяется фоновыми заболеваниями, степенью нарушений свертывания крови и временем начала терапии.
При первой и второй фазе процесса шансы на выздоровление есть, при третьей – они сомнительные, а далее – неблагоприятные. При остром течении смерть связана с шоковым состоянием, потерей крови, дыхательной и почечной недостаточностью.
Смотрите на видео о ДВС-синдроме:
Профилактика
Предупредить развитие ДВС-синдрома возможно только при устранении тяжелых патологий, на фоне которых он возникает. Для этого применяют:
- адекватное лечение основных болезней;
- менее травматичные оперативные вмешательства;
- ранее устранение признаков шока;
- для пациентов из групп риска тромбоза (пожилые, беременные, с сахарным диабетом, опухолями) не рекомендуется гормональная терапия для контрацепции, аминокапроновая кислота;
- если потери крови менее литра, то вводится альбумин, плазма и ее заменители, но не цельная кровь;
- при инфекциях, гнойных воспалениях антибиотики дополняют средствами с антикоагулянтным действием.
А здесь подробнее о медикаментозном лечении инсульта.
ДВС-синдром возникает при неотложных состояниях и требует срочного выявления. Особенно опасна острая форма, сопровождающаяся массированным тромбообразованием. После первой фазы гиперкоагуляции у пациентов отмечается высокий расход факторов свертывания и повышенная кровоточивость. Если не начато лечение, то исходом может быть шок, кровопотеря и неблагоприятный исход. Для лечения назначается комплексная медикаментозная терапия.
cardiobook.ru
ДВС-синдром: причины, симптомы, диагностика и лечение
ДВС-синдром – это заболевание, касающееся крови, ее качественного и количественного состава. Так как кровь – это естественная жидкость организма, и только благодаря ей идет нормальное функционирование органов и систем всего тела, то такая патология имеет очень неприятные последствия для человека, вплоть до летального исхода.
ДВС-синдром, или (тромбогеморрагический синдром) – это значительное усиление свертываемости крови, что приводит образованию тромбов в капиллярах, а в дальнейшем и других кровеносных сосудах. Естественно, такие изменения приводят к серьезному нарушению кровотока. Формула крови изменяется, уменьшается количество тромбоцитов, а способность крови к естественному свертыванию утрачивается. Фактически, блокируется нормальная жизнедеятельность человеческого организма.
ДВС-синдром – это заболевание, касающееся крови, ее качественного и количественного состава
Почему появляется ДВС-синдром?
Причины синдрома диссеминированного внутрисосудистого свертывания довольно обширны, рассмотрим наиболее часто встречающиеся из них:
- Переливание крови. Далеко не всегда правильно устанавливают группу и резус-принадлежность, поэтому при таких процедурах, если реципиент получает кровь не своей группы или с другим резусом, возможны такие проявления.
- Беременность и роды. При этих состояниях у женщин возможны различные отклонения от нормы на любой из стадий вынашивания малыша. При этом страдает организм матери и плода. То же самое касается и гинекологических операций, вынужденного прерывания беременности или самопроизвольных выкидышей. Выживаемость при синдроме ДВС, спровоцированными данными факторами, очень низкая.
- Любые оперативные вмешательства. Организм после таких воздействий очень ослаблен, поэтому одним из осложнений при операциях может быть синдром ДВС.
- Шоковые состояния разной природы: от анафилактического шока, вызванного аллергической реакцией на какое-либо вещество, до нервного срыва, вызванного потрясением из-за какого-либо трагического случая.
- Заражение крови (сепсис) и тяжелые инфекции (СПИД, ВИЧ). Заболевания тяжелые сами по себе, поэтому ДВС будет своеобразной реакцией организма.
- Воспалительные процессы в пищеварительном тракте и мочевыводящей системе.
- Различные злокачественные и доброкачественные новообразования.
- Пересадка органов.
Существует достаточно большое количество факторов, провоцирующих такую патологию. Это только наиболее распространенные из них.
Любые оперативные вмешательства могут вызвать это заболевание
Симптомы ДВС-синдрома
Узнаем, по каким же внешним признакам можно предположить наличие такого заболевания. Нужно понимать, что это зависит от патологии, вызвавшей подобную реакцию организма, общего состояния пациента, этапа развития синдрома. Клиника ДВС синдрома – это сочетание патологического процесса со стороны крови (образование тромбов, нарушение свертываемости крови, кровоточивость), органов, систем всего организма. Рассмотрим эти симптомы в зависимости от тяжести:
- Острый ДВС. При таком течении заболевания наблюдается массированное появление очагов кровоизлияния, патологические кровотечения из внутренних органов, соответственно, наступает резкое падение артериального давления, ухудшение сердечной деятельности и угнетение дыхания. Прогнозы при таком виде ДВС синдрома очень печальные. В большинстве случаев процесс заканчивается летальным исходом.
- Патология средней тяжести. Вялотекущий ДВС синдром выявляется по небольшим синякам на коже без видимой причины. Могут появляться необычные выделения – слезы или слюна розового цвета. Кровь смешивается с лимфой и проступает наружу. Появляются необычные аллергические реакции: диатез, крапивница и другие высыпания на коже, ее складках и слизистых. Со стороны внутренних органов возможна отечность. Кожа обычно бледная.
- Хронический ДВС. Такая стадия заболевания проявляется в наличии геморрагического диатеза, вегетоастенического синдрома, общей слабости, вялости, нарушением скорости восстановления кожных покровов, нагноением мелких ран и ссадин.
Диагностика ДВС-синдрома
Так как данный синдром – это заболевание, касающееся кровеносной системы, то постановка диагноза невозможна без нескольких специальных исследований крови. Пациенту назначается общий и биохимический анализ крови. Врачу необходимо выявить степень нарушения свертываемости крови, ее густоту, вязкость, склонность к тромбообразованию.

Анализ на свертываемость крови
Обязательными в диагностике являются:
- скрининг;
- тестовые анализы-маркеры свертываемости крови;
- выявление показателей протромбинового индекса.
Врач-гематолог оценивает частоту и объем кровотечений. При такой патологии они наблюдаются из нескольких органов. Зачастую диагностируются кровопотери из кишечника, носа, половых органов.
Кроме лабораторной диагностики, при уточнении диагноза выясняется и общее состояние человека. Врачу важно знать, как функционируют органы и системы пациента (сердце, легкие, печень).
Лечение
После уточнения диагноза начинается лечение тромбогеморрагического синдрома. Схема терапевтических действий напрямую зависит от стадии процесса и причин, его вызвавших. При острой патологии пациент госпитализируется и подвергается активному лечению. При своевременно оказанной помощи выздоровление наступает в большинстве случаев.
Проводятся активные противошоковые меры, вводятся препараты, улучшающие состав крови – «Гепарин», «Дипиридамол», «Пентоксифиллин». Пациенты проходят лечение при постоянном контроле лабораторных исследованиях эффективности введения препаратов. При необходимости производится замена одних лекарственных средств на другие.
Гепарин-Биолик раствор для иньекций по 5000 ЕД/мл в флаконах по 5мл
Внутривенно пациенту вводится:
- плазма донорской крови;
- «Криопреципитат»;
- «Натрия хлорид» (физраствор);
- раствор «Глюкозы» в концентрации 5 или 10%;
- «Аминокапроновая кислота»;
- донорская кровь.
При необходимости выполняют такие процедуры, как плазмаферез, лечение кислородом, гормональная терапия. Кроме того, обязательно проводятся терапевтические меры по восстановлению функционирования головного мозга, сердца, сосудов.
Часто пациенты интересуются: «Стоит ли лечить внезапно возникший вялотекущий ДВС-синдром при беременности, не опасно ли это для матери и малыша?». Терапия этой патологии обязательна, ведь только так можно сохранить жизнь и здоровье женщины и плода.
Читайте также: Пузырно-мочеточниковый рефлюксСкорая помощь при ДВС-синдроме
Чтобы помочь больному с такой патологией до попадания в стационар, нужно, прежде всего, ликвидировать причины этого процесса, конечно же, если это возможно. Необходимо приложить максимум усилий на остановку кровотечения, нормализацию основных показателей организма – дыхания, сердечной деятельности, артериального давления.
Сотрудники неотложной помощи вводят внутривенно пациенту альфа-адреноблокаторы («Феноламин») и прочие препараты для восстановления объема крови («Реополиглюкин»).
Заболевание достаточно серьезное, поэтому терапия должна проводиться незамедлительно. Лечение патологии проводится только в условиях стационара.
sindrom.guru
ДВС-синдром
ДВС-синдром относится к частым и наиболее тяжелым, жизненно опасным нарушениям системы гемостаза (гемостаз - комплекс реакций организма, направленных на предупреждение и остановку кровотечений).
Синонимы ДВС-синдрома - тромбогеморрагический синдром, коагулопатия потребления, гиперкоагуляционный синдром, синдром дефибринации.
ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) – это:
- вторичный патологический процесс, возникающий при постоянной и длительной стимуляции системы гемостаза;
- патологический процесс, имеющий фазовое течение, с первоначальной активацией и последующим глубоким нарастающим истощением всех звеньев системы гемостаза вплоть до полной утраты способности крови свертываться с развитием катастрофических неконтролируемых кровотечений и тяжелого генерализованного геморрагического синдрома;
- патологический процесс, при котором отмечается прогрессирующее рассеянное внутрисосудистое свертывание крови с множественным и повсеместным образованием микросгустков крови и агрегатов ее форменных элементов, что ухудшает ее реологические характеристики, блокирует микроциркуляцию в тканях и органах, вызывает в них ишемические повреждения и ведет к полиорганным поражениям.
Виды
В зависимости от интенсивности образования и поступления в кровь тромбопластина, который образуется при разрушении клеток, в том числе и кровяных, ДВС-синдром имеет различные клинические формы:
- молниеносную;
- острую;
- подострую;
- затяжную;
- хроническую;
- латентную;
- локальную;
- генерализованную;
- компенсированную;
- декомпенсированную.
Причины
Пусковыми факторами ДВС-синдрома могут явиться самые разнообразные интенсивные или длительные стимулы, так или иначе укладывающиеся в триаду Вирхова – нарушения циркуляции крови, ее свойств или сосудистой стенки.
ДВС-синдром возникает:
1. При нарушении реологических характеристик крови и гемодинамики
- любой вид шока,
- кровопотеря,
- интоксикация,
- сепсис,
- резус-конфликтная беременность,
- остановка кровообращения и последующая реанимация,
- гестозы,
- атония матки,
- предлежание плаценты,
- массаж матки
2. При контакте крови с поврежденными клетками и тканями
- атеросклероз,
- антенатальная гибель плода,
- онкологические заболевания
3. При изменении свойств крови и при массивном поступлении в кровь тромбопластических веществ
- лейкозы,
- эмболия околоплодными водами,
- переливание несовместимой крови,
- септический аборт,
- отслойка нормально расположенной плаценты с кровоизлиянием в матку,
- приращение плаценты,
- разрыв матки,
- операции на паренхиматозных органах: матке, печени, легких, простате, почках;
- острая лучевая болезнь,
- синдром длительного сдавления,
- гангрена,
- трансплантация органов, химиотерапия, панкреонекроз, инфаркт миокарда и прочее).
Симптомы ДВС-синдрома
В течении ДВС-синдрома выделяют 4 стадии:
1 стадия – фаза гиперкоагуляции и гиперагреции тромбоцитов;
2 стадия – переходная фаза (разнонаправленные сдвиги в свертываемости крови как в сторону гипер-, так и в сторону гипокоагуляции);
3 стадия – фаза глубокой гипокоагуляции (кровь не сворачивается вообще);
4 стадия – разрешающая фаза (либо показатели гемостаза нормализуются, либо развиваются осложнения, приводящие к летальному исходу).
Симптоматика ДВС-синдрома зависит от многих факторов (причины, которая его вызвала, клиники шока, нарушений всех звеньев гемостаза, тромбозов, сниженного объема сосудистого русла, кровотечения, анемии, нарушения функций и дистрофии органов-мишеней, нарушения обмена веществ).
В первую фазу отмечается повышенная свертываемость крови, моментальное образование сгустков в крупных сосудах и тромбов в мелких (во время операции). У больного невозможно взять кровь на анализ, так как она тут же сворачивается. Как правило, первая фаза протекает очень быстро и остается незамеченной врачами. Отмечается резкое снижение артериального давления, кожные покровы бледные, покрыты холодным липким потом, пульс слабый (нитевидный). Затем развивается дыхательная недостаточность в силу поражения легких, влажный кашель и крепитация в легких, цианоз кожи, холодные ступни и кисти.
Во вторую фазу сохраняются те же симптомы, что и в первой стадии ДВС-синдрома, плюс в процесс вовлекаются почки (почечная недостаточность), надпочечники, пищеварительный тракт (тошнота, рвота, боли в животе, диарея). В головном мозге образуются микротромбы (головная боль, головокружение, судороги, потеря сознания вплоть до комы, парезы и параличи, инсульты).
Третья фаза (стадия гипокоагуляции) характеризуется массивными кровотечениями, как из первоначального очага, так и из других органов (кишечное и желудочное кровотечения вследствие изъязвления слизистой, кровь в моче – поражение почек, мокрота с примесью крови при откашливании).
Также характерно развитие геморрагического синдрома (появление массивных кровоизлияний, гематом, петехий, неостанавливающееся кровотечение в местах инъекций и во время проведения операции, кровоточивость десен, кровотечение из носа и прочее).
Четвертая фаза при своевременном и адекватном лечении ведет к восстановлению гемостаза и остановке кровотечения, но нередко заканчивается летальным исходом при массивном поражении внутренних органов и кровотечении.
Диагностика
Основные лабораторные исследования:
- определение тромбоцитов (при ДВС-синдроме отмечается снижение тромбоцитов во 2, 3 и 4 фазы);
- время свертываемости крови (норма 5 – 9 минут, в 1 стадию укорочение показателя, в последующие – удлинение времени);
- время кровотечения (норма 1 – 3 минуты);
- АЧТВ (активированное частичное тромбопластическое время – увеличение во 2 и 3 фазах ДВС-синдрома);
- протромбиновое время, тромбиновое время, определение активированного времени рекальцификации плазмы – АВР (увеличение во вторую и третью стадию ДВС-синдрома);
- лизис сгустка (в норме нет, в 3 фазу лизис быстрый, а в 4 фазу сгусток не формируется);
- фибриноген (норма 2 – 4 г/л, снижается во 2, 3 и 4 стадии);
- исследование феномена фрагментации эритроцитов вследствие повреждения их нитями фибрина (в норме тест отрицательный, положительный тест свидетельствует о ДВС-синдроме);
- снижение эритроцитов (анемия, уменьшение объема крови);
- снижение гематокрита (гиповолемия);
- определение кислотно-щелочного и электролитного баланса.
Лечение ДВС-синдрома
Терапию ДВС-синдрома осуществляет врач, столкнувшийся с данной патологией (то есть лечащий врач) вкупе с реаниматологом. При хроническом течении ДВС-синдрома его лечением занимается терапевт с гематологом.
В первую очередь необходимо устранить причину ДВС-синдрома. Например, при сепсисе назначается антибактериальная и трансуфизионная (внутривенное вливание препаратов крови) терапия, при травматическом шоке – адекватное обезболивание, иммобилизация, оксигенация и раннее хирургическое вмешательство. Или при опухолевых заболеваниях – химио- и радиотерапия, при инфаркте миокарда – купирование болевого синдрома, восстановление сердечного ритма и гемодинамики, при акушерской и гинекологической патологии радикальные меры (экстирпация матки, кесарево сечение).
Восстановление гемодинамики и реологических свойств крови осуществляется путем инфузионно-трансфузионных вливаний.
Показано вливание свежезамороженной плазмы, которая не только восстанавливает объем циркулирующей крови, но и содержит все факторы свертывания.
Также вводят кристаллоидные (физ. раствор, глюкоза) и коллоидные растворы (полиглюкин, реополиглюкин) в отношении 4/1 и белковые препараты крови (альбумин, протеин).
Назначается антикоагулянт прямого действия – гепарин. Доза гепарина зависит от стадии ДВС-синдрома (в 1 – 2 фазы она значительная). При значительной анемии переливается свежая (не более 3 суток) эритроцитарная масса.
В лечении тяжелого генерализованного ДВС-синдрома применяют фибриноген и концентраты свертывающих факторов крови (криопреципетат). Используют игинбиторы протеолиза – антипротеазы, для подавления тканевых протеаз, которые высвобождаются при повреждении клеток (контрикал, трасилол, гордокс). Также назначаются кортикостероиды (гидрокортизон, дексаметазон), так как они повышают свертываемость крови.
Параллельно ведется борьба с полиорганной недостаточностью (поддержка функций легких, почек, желудочно-кишечного тракта, надпочечников). Во 2 – 4 фазах ДВС-синдрома для восстановления местного гемостаза применяют смесь из аминокапроновой кислоты, сухого тромбина, этамзилата натрия и адроксона. Данную смесь вводят в брюшную полость через дренажи, перорально, в виде тампонов в полость матки и влагалища, а смоченные раствором салфетки наносят на рану.
Весь процесс интенсивной терапии занимает 1 – 5 суток (в зависимости от тяжести ДВС-синдрома), а последующее лечение продолжается до полного или практически полного восстановления всех полиорганных нарушений.
Осложнения и прогноз
К основным осложнениям ДВС-синдрома относятся:
- гемокоагуляционный шок (критическое падение артериального давления, расстройства дыхательной и сердечной систем и прочее);
- постгеморрагическая анемия;
- летальный исход.
Прогноз зависит от тяжести, течения и стадии ДВС-синдрома. В 1 и 2 стадии прогноз благоприятный, в 3 стадию сомнительный, в 4 (при неадекватном или отсутствующем лечении) летальный.
www.diagnos.ru
ДВС-синдром (коагулопатия потребления): причины, течение, симптомы, диагностика, лечение
Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа
ДВС-синдром, или синдром диссеминированного внутрисосудистого свертывания крови, представляет собой сложный многокомпонентный патологический процесс в системе гемостаза, проявляющийся усиленным тромбообразованием в сосудах микроциркуляторного русла.
Это состояние встречается довольно часто в практике врачей любых специальностей, с ним сталкиваются акушеры-гинекологи, реаниматологи, хирурги, врачи скорой помощи. Кроме того, это самая частая форма нарушений свертывания крови (коагулопатий) в интенсивной терапии как у взрослых, так и у детей.
Коагулопатии – это состояния, сопровождающиеся теми или иными изменениями со стороны свертывания крови. Основные виды коагулопатий – врожденные (генетические) и приобретенные, одним из вариантов которых и является ДВС-синдром. В литературе можно встретить данные о так называемой гиперкоагуляционной коагулопатии, или гиперкоагуляционном синдроме, который характеризуется лабораторными признаками повышенного свертывания крови, однако тромбозы чаще всего отсутствуют.
ДВС-синдром имеет сложные механизмы развития, разнообразные клинические проявления, а точных диагностических критериев для него до сих пор не выделено, что вызывает значительные трудности в его распознавании и лечении. Это состояние всегда осложняет какие-либо другие заболевания, поэтому не является самостоятельной болезнью.
Тромбоз: норма или патология?
Для того чтобы разобраться, в чем же причина и каковы механизмы возникновения такого тяжелого нарушения как ДВС-синдром, нужно знать основные этапы свертывания крови.
Человек постоянно сталкивается с риском возможных травм, от мелких царапин или порезов до серьезных ранений, поэтому природой предусмотрен специальный защитный механизм – тромбоз, то есть образование кровяного свертка в месте повреждения сосуда.
В организме существует две противоположно направленные системы – свертывающая и противосвертывающая, правильное взаимодействие которых способствует тромбообразованию в случае необходимости, а также жидкому состоянию крови в сосудах при отсутствии каких-либо повреждений. Эти системы гемостаза играют очень важную защитную роль.
Образование тромба
При нарушении целостности сосудистой стенки происходит активация свертывающей системы, целый каскад реакций которой и приводит к образованию тромба (сгустка в просвете сосуда или камере сердца). Непосредственное участие в этом принимают белки плазмы, в частности фибриноген, а также тромбоциты, факторы свертывания, образующиеся в печени, и различные ферменты. Результатом является формирование свертка крови, закрывающего дефект сосудистой стенки и препятствующего дальнейшему кровотечению.
Для поддержания жидкого состояния крови и препятствия бесконтрольному образованию тромбов существуют специфические антитромботические механизмы, реализуемые действием так называемых антикоагулянтов – веществ, предотвращающих возникновение массивного тромбоза (белки плазмы, протеолитические ферменты, эндогенный гепарин). Кроме того, препятствием тромбозу является быстрый кровоток и так называемый фибринолиз, то есть растворение белка фибрина и удаление его из сосудистого русла при помощи ферментов, циркулирующих в плазме крови и выделяемых лейкоцитами, тромбоцитами и другими клетками. Остатки фибрина после его разрушения поглощаются лейкоцитами и макрофагами.
При изменении взаимодействия компонентов системы гемостаза при различных заболеваниях и травмах, происходит дискоординация в работе свертывающей и противосвертывающей систем, что способствует массивному неконтролируемому тромбообразованию наряду с кровотечениями. Эти механизмы составляют основу патогенеза ДВС-синдрома, являющегося угрожающим жизни осложнением.
Причины ДВС-синдрома
Поскольку ДВС не является самостоятельным заболеванием, то без какого-то воздействия, активирующего систему коагуляции, он не возникает. Наиболее частые причины его возникновения:
- Инфекции – сепсис, септический шок, тяжелые бактериальные и вирусные поражения;
- Различные виды шока (травматический, инфекционно-токсический, гиповолемический и др.), терминальные состояния;
- Травмы, в том числе травматичные хирургические вмешательства (пересадка органов, протезирование клапанов сердца), использование аппаратов искусственного кровообращения и гемодиализа при проведении оперативных вмешательств;
- Онкологические заболевания, особенно лейкозы и распространенные формы рака;
- ДВС-синдром в акушерстве – массивные кровотечения, преждевременная отслойка плаценты, эмболия околоплодными водами;
- При беременности в случае возникновения поздних токсикозов (эклампсия, преэклампсия), резус-конфликте матери и плода, внематочной беременности и др.;
- Тяжелые заболевания сердечно-сосудистой системы, гнойно-воспалительные процессы внутренних органов.
Таким образом, ДВС-синдром сопровождает большинство тяжелых заболеваний и терминальные состояния (клиническая смерть, последующие реанимационные мероприятия). На этапе установления их наличия, гиперкоагуляция либо уже имеется, либо разовьется в случае, если не принять соответствующих профилактических мер.
У новорожденных детей, родившихся здоровыми и в срок, ДВС-синдром встречается крайне редко. Чаще он бывает при тяжелой гипоксии, родовых травмах, эмболии околоплодными водами (в этом случае его признаки будут и у матери, и у плода), дыхательных расстройствах.
У детей возможны наследственные коагулопатии, в частности, гемофилия и болезнь Виллебранда, сопровождающиеся повышенной кровоточивостью, в то время как тромбогеморрагический синдром встречается сравнительно редко, а причинами его могут стать тяжелые инфекции и травмы.
Стадии развития и формы ДВС-синдрома
Существуют разнообразные подходы к классификации тромбогеморрагического синдрома: по этиологии, особенностям патогенеза и клиническим проявлениям.
Исходя из механизмов возникновения, выделяют следующие стадии ДВС-синдрома:
- Гиперкоагуляции – характеризуется поступлением в кровь тромбопластина, запускающего процесс свертывания крови и тромбообразование;
- Коагулопатия потребления – интенсивный расход факторов свертывания, последующее увеличение фибринолитической активности (как защитный механизм против массивного тромбоза);
- Стадия гипокоагуляции – в результате расходования компонентов свертывающей системы наступает несвертываемость и дефицит тромбоцитов (тромбоцитопения);
- Восстановительная стадия.
Таким образом, при воздействии повреждающего фактора, например, травмы или кровотечения, запускается защитный механизм – тромбоз, но неконтролируемый расход факторов свертывания приводит к их дефициту и неизбежной гипокоагуляции, что выражается в выраженной кровоточивости. Если больному повезет и своевременно будет оказана вся необходимая квалифицированная помощь, то наступит восстановительная фаза с остаточными тромбозами.
Стоит отметить, что процесс тромбоза происходит в микроциркуляторном русле и носит генерализованный характер, поэтому в патологический процесс вовлекаются все органы и ткани, что создает тяжелейшие нарушения в их работе.
Инициирующие факторы и основные звенья патогенеза ДВС-синдрома
Клиническая классификация ДВС-синдрома подразумевает выделение следующих форм:
- Острый;
- Подострый;
- Хронический;
- Рецидивирующий;
- Латентный.
Существует так называемый молниеносный ДВС-синдром, для возникновения которого достаточно нескольких минут. Особенно часто этот вариант встречается в акушерстве.
Острый ДВС-синдром длится от нескольких часов до нескольких суток и сопровождает травмы, сепсис, хирургические операции, переливания больших количеств крови и ее компонентов.
Подострое течение характерно для хронических инфекционных процессов, аутоиммунных заболеваний (например, системная красная волчанка) и продолжается несколько недель.
Хронический ДВС возможен при тяжелых заболеваниях сердца и сосудов, легких, почек, при сахарном диабете. Такая форма может длиться несколько лет и наблюдается в терапевтической практике. При нарастании признаков тромбогеморрагического синдрома происходит прогрессирование того заболевания, которое явилось его причиной.
Клинические проявления
Помимо данных лабораторных методов исследования, в диагностике ДВС-синдрома важное значение занимает клиника. В тяжелых случаях, когда поражаются легкие, почки, появляются характерные кожные изменения и кровотечения, диагноз не вызывает сомнений, однако при подострых и хронических формах течения диагностика бывает затруднительна и требует тщательной оценки клинических данных.
Поскольку основным патогенетическим звеном развития ДВС-синдрома является усиленное тромбообразование в сосудах микроциркуляторного русла, то страдать, прежде всего, будут те органы, в которых хорошо развита капиллярная сеть: легкие, почки, кожа, головной мозг, печень. Тяжесть течения и прогноз зависят от степени блокады микроциркуляции тромбами.
кожные проявления ДВС-синдрома – самые заметные для непрофессионального взгляда
Основные клинические признаки довольно типичны и обусловлены распространенными тромбозами, кровоточивостью и, как следствие, недостаточностью различных органов.
- Кожа, как хорошо кровоснабжаемый орган, всегда вовлекается в патологический процесс, в ней появляется характерная геморрагическая сыпь вследствие мелких кровоизлияний, очаги некрозов (омертвения) на лице, конечностях.
- Поражение легких проявляется признаками острой дыхательной недостаточности, симптомами которой будет выраженная одышка вплоть до остановки дыхания, отек легких вследствие повреждения мелких сосудов и альвеол.
- При отложении фибрина в сосудах почек развивается острая почечная недостаточность, проявляющаяся нарушением образования мочи вплоть до анурии, а также серьезными электролитными изменениями.
- Поражение головного мозга выражается в кровоизлияниях, влекущих неврологические расстройства.
Помимо органных изменений, будет наблюдаться склонность к наружным и внутренним кровотечениям: носовым, маточным, желудочно-кишечным и др., а также к образованию гематом во внутренних органах и мягких тканях.
В целом, клиника ДВС-синдрома складывается из симптомов полиорганной недостаточности и тромбогеморрагических явлений.
Диагностика ДВС-синдрома
Для установления диагноза тромбогеморрагического синдрома, помимо характерных клинических проявлений, большое значение имеют лабораторные тесты. С помощью анализов можно определить не только наличие нарушений гемостаза, но и стадию и форму ДВС-синдрома, а также проследить, насколько эффективно проводимое лечение.
Лабораторная диагностика включает в себя так называемые ориентировочные тесты, доступные всем лечебным учреждениям (коагулограмма), и более сложные и точные подтверждающие (определение агрегационных свойств тромбоцитов, толерантности плазмы крови к гепарину и т. д.).
В коагулограмме можно проследить снижение количества тромбоцитов, усиление свертывания и увеличение количества фибриногена в первую стадию, в то время как в период тяжелой коагулопатии потребления будет наблюдаться значительное снижение фибриногена, выраженная тромбоцитопения, снижение содержания факторов свертывания и, соответственно, увеличение времени свертывания крови.
Посмертная диагностика ДВС-синдрома посредством гистологического исследования тканей позволяет обнаружить характерные микроскопические признаки: скопление форменных элементов в просветах мелких сосудов, тромбозы, множественные кровоизлияния и некрозы во внутренних органах.
Поскольку в первые часы развития заболевания лабораторные показатели могут оставаться в пределах нормы, то важно обеспечить постоянное наблюдение и контроль за изменением показателей гемостаза, особенно у больных, имеющих высокий риск развития ДВС-синдрома. Также необходимо следить за изменениями электролитного состава крови, уровнем мочевины, креатинина (показатели функции почек), кислотно-щелочным состоянием, диурезом.
Лечение
По причине многофакторности происхождения коагулопатии потребления, осложняющей самые разные заболевания и патологические состояния, единой тактики лечения ДВС-синдрома на сегодняшний день нет. Однако, учитывая характерные стадийность и особенности течения, выделены основные подходы в профилактике и терапии такого опасного осложнения.
Важно как можно раньше устранить причинный фактор, вызвавший развитие тромбогеморрагического синдрома, это будет этиотропным направлением лечения:
- Адекватная антибиотикотерапия при гнойно-септических осложнениях;
- Своевременное восполнение объема циркулирующей крови при кровопотере;
- Поддержание функции сердечно-сосудистой системы и артериального давления при различных видах шока;
- Профилактика осложнений и своевременная хирургическая помощь в акушерской практике;
- Адекватное обезболивание в случае различных повреждениий и травматического шока и др.
Основные направления патогенетического и симптоматического лечения:
- Антикоагулянтная терапия;
- Использование фибринолитиков и антифибринолитических препаратов в зависимости от фазы заболевания;
- Ззаместительная инфузионная терапия;
- Улучшение реологических свойств крови, использование препаратов для нормализации микроциркуляции;
- Экстракорпоральная детоксикация.
Важным принципом лечения ДВС-синдрома является применение антикоагулянтной терапии. Наиболее часто для этих целей используется гепарин, который восстанавливает нормальную свертываемость крови, препятствует образованию тромбов и способствует удалению уже образовавшихся, тем самым улучшается функция пораженных тканей и органов.
Для устранения дефицита факторов свертывания крови проводится заместительная инфузионная терапия. Оптимальным препаратом для этих целей является свежезамороженная плазма. Вместе с ней можно вводить также гепарин, ингибиторы протеаз (снижают активность ферментов и предотвращают развитие гипокоагуляции, препятствуют развитию шока – контрикал, гордокс).
Для улучшения микроциркуляции в тканях применяют аспирин, трентал, курантил и т. д., а также введение реологических растворов (реополиглюкин, волювен).
Очень важны в комплексной терапии ДВС-синдрома методы экстракорпоральной детоксикации – плазмаферез, цитаферез, гемодиализ.
В целом, терапия ДВС-синдрома представляет собой очень сложную задачу, а иногда решение о схеме применения препаратов и их дозировках должно приниматься в считанные минуты.
Необходимо проводить лечение ДВС-синдрома по стадиям, поскольку назначение того или иного препарата целиком и полностью зависит от состояния гемостаза больного в конкретный момент времени. Кроме того, должен осуществляться постоянный лабораторный контроль за показателями свертывания крови, кислотно-щелочного равновесия, электролитного баланса.
Неотложная помощь состоит в купировании болевого синдрома, борьбе с шоком, налаживании инфузионной терапии, введении гепарина в первую фазу ДВС-синдрома.
Больные, у которых был диагностирован тромбогеморрагический синдром, либо имеется высокий риск его развития, должны быть немедленно госпитализированы и помещены в отделение реанимации и интенсивной терапии.
Смертность при тромбогеморрагическом синдроме по разным данным достигает 70% при III стадии, при хроническом течении – 100%.
Профилактика этого опасного осложнения состоит, прежде всего, в как можно более раннем лечении заболеваний, приведших к его возникновению, а также в восстановлении кровообращения и микроциркуляции в органах и тканях. Только раннее начало терапии и правильная тактика способствуют нормализации гемостаза и дальнейшему выздоровлению.
Видео: лекция А.И. Воробьева о ДВС-синдроме
Вывести все публикации с меткой:
- Свертываемость крови
- Тромбоз
Перейти в раздел:
- Заболевания крови, анализы, лимфатическая система
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вузаПоблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
sosudinfo.ru