Лечение суставов - артроз, артрит, остеохондроз и многое другое
Цвет кала при холецистите
Что необходимо знать о цвете кала при холецистите и как лечить это заболевание
Люди среднего и старшего возраста обычно не прочь поговорить о болезнях и методах их лечения. Популярны разговоры, например, о высоком давлении и лекарствах, нормализующих его. Никто в компании друзей не откажется поговорить о радикулите или остеохондрозе. Но есть одна тема, которую даже в обществе близких друзей не стремятся обсуждать. Речь идет о дефекации и кале. Между тем регулярность опорожнения кишечника или отсутствие ее, консистенция каловых масс, их цвет позволяют судить о состоянии пищеварительной системы в частности и организма в целом.
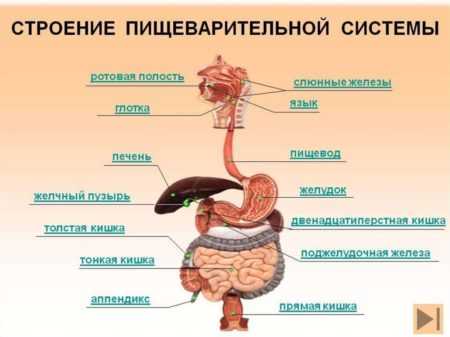 Система пищеварения человека
Система пищеварения человека Что нужно знать о кале?
Судить о проблемах со здоровьем или издержках в питании можно по четырем характеристикам кала:
- периодичность посещения туалета;
- консистенция и форма;
- запах;
- цвет.
Частота опорожнения индивидуальна для каждого человека. Нормой считается от двух раз в день, до одного раза в один-два дня. Дефекация должна проходить без значительных и длительных усилий и заканчиваться полным опорожнением и чувством комфорта.
О запоре речь идет, когда кишечник не удается опорожнить раз в три дня. Если человек вынужден ходить в туалет пять раз в день и более, диагностируется диарея.
Нормальный кал мягкий и хорошо оформленный (форма цилиндра или колбаски).
О неблагополучии в желудочно-кишечном тракте свидетельствует кал пенистый, жидкий, в виде кашицы или замазки, сухой и плотный. Например, жидкий и пенистый стул наблюдается, когда была съедена несвежая пища или произошло инфекционное поражение кишечника.
Нормальный стул имеет неприятный каловый запах, но не резкий. Кал с отклонениями в запахе (кислый, гнилостный, зловонный и т.д.) говорит о наличии патологии. Например, зловонным кал может быть при нарушениях работы поджелудочной железы или размножении патогенных бактерий в кишечнике.
Нормальный цвет кала – коричневый.
 Шпинат придает цвет зелени
Шпинат придает цвет зелени Зеленый кал бывает при дисбактериозе. В зеленый цвет фекалии могут окрашивать такие овощи, как шпинат, щавель, салат, если их употреблять в большом количестве.
Надо внимательно отнестись к черному цвету. Он может появиться при язве, циррозе, раке ободочной кишки. Однако паниковать заранее не стоит, черными фекалии могут стать в результате лечения препаратами висмута, приема активированного угля. Окрасить кал в такой цвет могут черника и черная смородина.
Черно — зеленый цвет наблюдается при приеме препаратов железа, которыми лечат железодефицитную анемию.
Красноватый цвет фекалии приобретают, когда в нижних отделах кишечника есть кровотечения. Более безобидная причина – употребление свеклы.
Желтый цвет кала чаще всего наблюдается, когда еда слишком быстро проходит по кишечнику. Желтый оттенок придает стулу питание преимущественно молочными продуктами.
Оранжевый оттенок стул может приобрести, если человек ест много моркови или тыквы.
Наконец, бывает очень светлый, почти белый, с легким серым оттенком кал. Его называют ахолическим. Фекалии в данном случае имеют глинистую, напоминающую замазку консистенцию.
Обесцвечивается кал из-за того, что нарушается процесс выведения билирубина. Он производится печенью и поступает в кишечник. Там билирубин претерпевает биохимические изменения и превращается в стеркобилин. Он представляет собой пигментное вещество, которое и делает стул коричневым. При недостаточном поступлении желчи в ЖКТ, стеркобилина образуется слишком мало для окрашивания стула.
Обесцвечивание фекалий происходит по трем причинам:
- еда;
- лекарственные препараты;
- патологии ЖКТ.
Очень светлая окраска стула может стать результатом употребления в значительном количестве жирной пищи (сала, сметаны, сливочного масла и т.д.). При нормализации рациона кал становится коричневым снова.
 «Тетрациклин» способен обесцветить стул
«Тетрациклин» способен обесцветить стул Обесцвечивают стул некоторые лекарства:
- антибактериальные и противогельминтные средства;
- противотуберкулезные препараты;
- нестероидные противовоспалительные средства;
- противоэпилептические препараты;
- средства на основе ацетилсалициловой кислоты;
- препараты от подагры;
- оральные противозачаточные средства.
Если две эти причины отсутствуют, можно говорить о том, что кал утратил естественную окраску из-за патологии. Теряется цвет при холецистите и ряде других заболеваний ЖКТ.
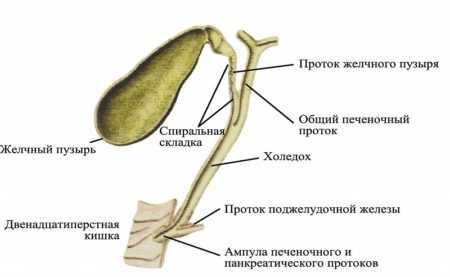 Билиарная система
Билиарная система Холецистит
Холецистит диагностируется, когда воспаляется желчный пузырь (ЖП). Является одним из распространенных заболеваний органов брюшной полости.
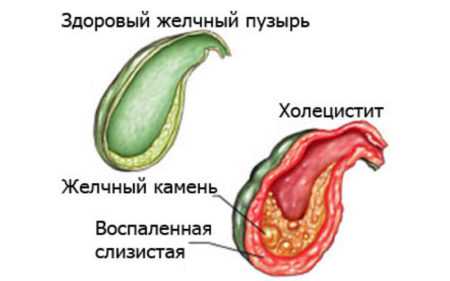 Холецистит
Холецистит Каким бывает холецистит?
Существует несколько квалификаций патологии. С учетом ее происхождения выделяют формы:
- калькулезную;
- бескалькулезную.
При первой форме в пузыре образуются желчные камни. Во втором случае камни отсутствуют.
Есть разделение холецистита по выраженности симптомов характера воспалительного процесса:
- острый (ОХ);
- хронический (ХХ).
Острая форма бурно начинается, признаки патологии ярко выражены. Хроническая форма отличается медленным течением, признаки заболевания носят слабо выраженный характер.
Также разделяют болезнь по тяжести проявлений:
- легкая;
- средняя;
- тяжелая.
Если холецистит протекает в легкой форме, боль слабая и непродолжительная, исчезает сама без приема лекарств. Обострения появляются не реже одного раза в год. Негативного влияния на функционирование других органов (печень, поджелудочная железа) нет.
При средней форме болевые ощущения более сильные и длятся дольше. Возможны диарея, вздутие живота и другие диспепсические расстройства при холецистите средней тяжести. Частота обострений в год увеличивается до трех и более раз. Длительность обострения может составлять более трех недель.
Хуже всего приходится людям с тяжелым течением холецистита. Боль сильная, обострения случаются чуть ли не каждый месяц. Диспепсические явления (понос, изжога, тошнота, рвота и т.д.) становятся обыденными. Нередко развиваются сопутствующие заболевания (панкреатит, гепатит).
Имеется классификация по характеру течения заболевания:
- рецидивирующее;
- монотонное;
- перемежающееся.
Для первого варианта характерно смена периодов обострения с периодами ремиссий, когда проявления болезни отсутствуют.
Монотонное течение характеризуется тем, что ремиссии не наступают.
В последнем случае болезнь протекает неравномерно. На фоне слабых симптомов заболевания периодически наступают обострения разной интенсивности.
Какие причины вызывают болезнь?
Главными патогенными факторами развития заболевания являются застой желчи и болезнетворные микроорганизмы.
Примерно в девяти случаях из десяти застой вызывается желчнокаменной болезнью (ЖКБ), когда камни закрывают выход из пузыря, травмируют слизистую оболочку. Распространенность ЖКБ в развитых государствах находится на уровне 10-15 процентов от численности населения и имеет четкую тенденцию к росту.
Еще одна причина застоя – низкая моторика ЖП и желчных путей, что нарушает отведение желчи. При дискинезии желчных путей пузырь опорожняется не полностью, что способствует формированию камней.
Дренаж желчи ухудшается при врожденных аномалиях (перетяжки, сужения и т.д.) пузыря и протоков.
Отток желчи могут нарушать новообразования (кисты, опухоли).
Кроме этого, к застою приводят нарушения химического состава и густоты желчи, сильные гормональные изменения в организме во время беременности и менопаузы, неправильное питание, малоподвижный образ жизни и т. д.
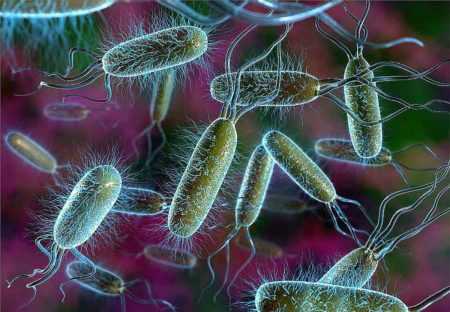 Один из возбудителей холецистита – кишечная палочка
Один из возбудителей холецистита – кишечная палочка Инфекции попадают в пузырь посредством крови и лимфы. Возможно непосредственное проникновение микробов из кишечника. Источниками патогенных возбудителей служат различные патогенные очаги в организме (отит, пародонтоз и т.д.). Обычно возбудителями выступают бактерии, реже простейшие, гельминты и вирусы.
Что нужно знать о симптомах патологии?
Симптоматика определяется особенностями недуга (наличие или отсутствие конкрементов, сила воспаления). Острый калькулезный холецистит протекает по иному, чем бескалькулезный. При наличии камней проявления ОХ выражены отчетливо:
- сильная боль в правом подреберье;
- горечь во рту;
- желтушность склер и кожи;
- температура;
- кожный зуд и т.д.
Если камней нет, для ОХ характерна эпизодическая тянущая боль в той же области. Возникает она, как правило, после излишнего употребления спиртных напитков или переедания. Бескалькулезный ОХ встречается очень редко.
ХХ диагностируется гораздо чаще острого. Симптоматика его различна в стадии обострения и ремиссии.
Болит при обострении в правой части живота. Наступает она приступами, то слабее, то сильнее. Отдает в правую лопатку, ключицу и плечо.
Диспепсия проявляет себя тошнотой, отрыжкой горьким, рвотой с примесью желчью, метеоризмом. Понос при холецистите – также распространенное явление.
Возможны повышения температуры тела, озноб, потливость, бессонница. В тяжелых случаях не исключаются симптомы интоксикации (пониженное давление, одышка, учащенное сердцебиение). При калькулезном ХХ на фоне застоя наблюдаются пожелтение кожных покровов и склер, которое сопровождается кожным зудом.
При ремиссии симптоматика обычно ограничивается некоторой тяжестью и дискомфортом с правой стороны живота. Иногда появляется холецистокардиальный синдром. Он выражается в тахикардии, болях за грудиной.
Чем опасен холецистит?
Воспаленный ЖП сам по себе серьезно ухудшает качество жизни человека, но при несвоевременной или неадекватной терапии холецистит может дать осложнения, которые могут представлять опасность для жизни. На фоне холецистита могут развиться такие серьезные болезни, как плеврит, панкреатит, холангит, воспаление легких.
Не исключается скопление гноя в ЖП с переном гнойного воспаления на соседние ткани. Возможно прободение стенки ЖП камнем или в результате ее расплавления под воздействием гноя. Попадание содержимого ЖП ведет к перитониту, а бактерий в кровоток – сепсису. Перитонит и сепсис при отсутствии экстренной медицинской помощи чреваты летальным исходом.
Как лечат патологию?
Терапия проводится комплексная. Консервативные методы включает в себя прием медикаментов, диету и физиотерапию.
При ОХ или обострении ХХ прописывают препараты, купирующие боли и спазмы. На стадии ремиссии назначают холеретики и холикинетики. Первые из них стимулируют образование желчи, вторые облегчают ее отток.
Если при диагностике обнаруживаются инфекции, избавляются от них приемом антибиотиков, противогельминтных и противовирусных средств в зависимости от типа возбудителя.
Важную роль при лечении играет диета. Рекомендуется кушать небольшими порциями пять-шесть раз в день. Особенности питания описывает диета №5.
К физиотерапевтическим способам лечения относятся индуктотермия, электрофорез и УВЧ.
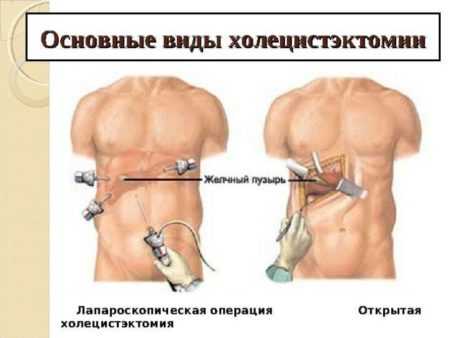 Основные виды холицестэктомии
Основные виды холицестэктомии При неэффективности консервативного лечения прибегают к хирургическому вмешательству – удалению ЖП, поскольку операция в данном случае является единственным способом остановить прогрессирование заболевания, сберечь здоровье и жизнь человека.
Если кал обесцветился, и обесцвечивание сопровождается болью в животе необходимо обратиться к гастроэнтерологу. Не исключено, что речь идет о холецистите. Воспаление пузыря при отсутствии лечения или самолечении может доставить немало неприятностей человеку.
О первых симптомах неблагополучия с ЖП расскажет следующий видеоматериал.
Узнать о профилактике холецистита можно из видео.
lechigemor.ru
Фото и норма кала при панкреатите у взрослых и детей
Кал при панкреатите приобретает кашеобразную форму. В процессе дефекации каловые массы выходят не полностью. В их составе фиксируются следы жира, мышечные волокна, соединительная ткань и крахмалистые зерна, что свидетельствует о недостаточности ферментов для произведения нормального пищеварения. Непереваренные жиры в каловых массах вызывают учащение стула, в основном наблюдается жидкое и пенистое состояние фекалий. Позывы на акт опорожнения за день достигают до 4 раза.
У здорового человека во время испражнения появляется чувство облегчения, без боли и неприятных ощущений. За день должно выходить не более 400 г кала. Количество может увеличиваться в итоге употребления продуктов растительного происхождения. Если в рационе преобладает жирная пища, количество каловых масс, наоборот, уменьшается. Нормальной консистенцией каловых выделений считается легкое состояние, обеспечивающее в воде плавное погружение на дно.
При нарушении функции поджелудочной железы кал изменяется в цвете. Такого рода изменения являются определяющими факторами для диагностирования степени развития патологии.
Какой консистенции кал при панкреатите
Консистенция кала считается нормальной, если он не твердый. При воспалении поджелудочной железы или при запорах консистенция каловых масс бывает плотной или мазевидной. Если имеются проблемы с пищеварением, появляется жидкий стул, усиление перистальтики кишечника провоцирует кашеобразное состояние, в результате брожения появляется кал в виде пенистой массы.
При нормальном состоянии отхождение кала непрерывно, фекалии без запаха. Кислотность при этом должна вирировать в пределах от 6,8 до 7,6 ph.
Характеристики и причины
Признаками воспаления поджелудочной железы являются боли в подреберье спустя час после употребления жирной, жареной, соленой, острой еды. К основному признаку присоединяются дополнительные симптомы, как брожение содержимого кишечника, скапливание газов. У пациента фиксируются проявления интоксикации, наблюдается вздутие живота, диарея. Заболевание требует грамотного и своевременного лечения, запущенность патологии чревата необратимыми последствиями, даже летальным исходом. Перед назначением лечения в обязательном порядке проводятся исследования, которые помогают определить субстанцию, цвет, консистенцию кала.
Каловые массы при панкреатите становятся кашеобразными, жидкой консистенции. Субстанция каловых масс бывает:
- Лентообразной формы, свидетельствующей о патологическом состоянии сигмовидной кишки. Такое состояние кала может указывать на возникновение опухоли или присутствие спазма сфинктера;
- В форме овечьего кала, напоминающей шариков темного цвета. Такая консистенция кала фиксируется при хронических запорах, а также при язвенных заболеваниях;
- Цилиндрической формы, показывающей, что было употреблено нормальное количество пищи растительного и животного происхождения;
- Бесформенные выделения бывают у людей, употребляющих вегетарианскую еду, что обусловлено большим количеством растительной клетчатки в них.
Нормальной считается субстанция, если соотношение плотных фракций составляет около 20 %, вода – 80%. Регулярность стула в норме может быть до двух раз в день, но не реже одного раза за 2 дня.
У здорового человека акт дефекации должен проходить без болей и дискомфорта, после процедуры должно появляться облегчение.
Все изменения происходят в результате патологических состояний в организме. Кал изменяет консистенцию вследствие сбоя выработки пищеварительных ферментов, что приводит к несварению еды. Когда к состоянию присоединяется частичное гниение или брожение принятой еды, появляется зловонность каловых масс.
Кал при панкреатите у взрослых, фото
Заподозрить развитие панкреатита можно, если фекалии становятся вязкими и начинают прилипать к стенкам унитаза, пахнут зловонным и гнилистым запахом. Больной при этом ощущает вздутие живота, появляются колики, отрыжка, беспокоят изжога, тошнота, рвотные позывы, наблюдается скопление газов в кишечнике.
Каловые массы при панкреатите у взрослых могут быть разных оттенков, что связано со степенью поражения поджелудочной железы, с нарушением ее ферментативной деятельности. Цвет мочи при панкреатите становится темным (цвет пива) в результате наличия амилазы.
Каловые массы при панкреатите приобретают мраморный оттенок, консистенция фекалий может быть разной. При хроническом панкреатите фиксируются частички пищи в каловых массах, при акте опорожнения появляется зловонный запах.
При осложненной форме заболевания каловые массы приобретают оливковый или зеленый цвет, особенно если имеются проблемы с выделением желчи и наблюдается застой в желчном пузыре. Оливковый цвет каловых масс может указывать на дефицит как желчи, так и других пищеварительных секретов. В период обострения панкреатита фекалии становятся перламутровыми и приобретают серо – грязный оттенок.
Визуализация изменений каловых масс позволяет конкретно определить стадию и течение воспалительного процесса поджелудочной железы, что особо важно при диагностировании.
Кал при панкреатите у детей, фото
При хроническом панкреатите у детей стул в большинстве случаев бывает частым и жидким. При реактивном панкреатите наблюдается понос, сменяющийся запорами. При поносе жидкий стул покрыт жирной пленкой.
У детей с грудным вскармливанием цвет кала в норме бывает желтым. Когда развивается воспалительный процесс поджелудочной железы, каловые массы приобретают светлый цвет с серым оттенком, иногда — белые оттенки. На фото можно четко увидеть разницу между здоровыми каловыми массами ребенка и фекалиями после воспаления железы.
Кал при панкреатите и холецистите
Холецистит и панкреатит – воспалительные процессы, которые проявляются вместе. Заболевание практически всегда сопровождается каловыми застоями. Состояние объясняется тем, что в результате патологических изменений желчного пузыря, отвечающего за снабжение жкт необходимым количеством желчи, процесс поступления вещества, участвующего в пищеварение, срывается. Возникают проблемы усвоения тяжелой и жирной еды. Пищевой комок на продолжительное время задерживается в желудке, после поступает в кишечник в несваренном виде. В итоге у больного появляются трудности с дефекацией, которые усугубляются интоксикацией, спровоцированной гниением пищи.
Каловые массы при холецистите и панкреатите бывают плотными, содержат элементы несваренной пищи, волокна тканевых структур, дефекация сопровождается разрывами заднего прохода. Больного беспокоят избыточное количество газов в кишечнике, головные боли, изжога, тошнота, ухудшение аппетита, появляется горечь во рту.
Цвет
Если при панкреатите у пациента фиксируется бесцветный кал, перед назначением лечения в обязательном порядке внимание обращают на его питание. Причиной бесцветного кала может быть преобладание кисломолочных изделий в рационе, в частности сметаны, сливок, жирного творога, что может привести к отклонениям стула и у здорового человека.
Зеленый цвет кала при панкреатите указывает на наличие хронической формы заболевания, вызванной внешнесекреторной недостаточностью, усугубленной застойными явлениями желчи или сбоем процесса его выброса в желудок. Каловые массы оливкового цвета при панкреатите указывают на недостаточный уровень желчи и сопутствующих секретов в просвете кишечника.
Каловые массы могут приобретать нестандартные оттенки, отличающиеся от нормальных в результате приема антибиотических препаратов и препаратов железа, а также после употребления активированного угля.
Каловые массы могут носить аномальные оттенки (черный цвет) вследствие использования продуктов питания, содержащих красящие жирорастворимые компоненты. К таким продуктам относятся свекла, печень, кровяные сорта колбасы, помидоры и черная смородина.
Появление такого оттенка фекалий может свидетельствовать и о наличии довольно серьезных патологий, как варикоз вен в зоне пищевода, язвенное заболевание. Именно поэтому при появлении каловых масс черного цвета нужно обращаться к специалисту и пройти копограмму, для выяснения истинной причины отклонения цвета фекалий от нормы.
Цвет каловых масс при панкреатите может меняться в зависимости от степени тяжести заболевания:
- При обострении панкреатита каловые массы приобретают грязно – серый или перламутровый оттенок;
- Зеленый цвет кала фиксируется при хронической форме панкреатита;
- Каловые массы могут приобретать очень светлый оттенок, приблизительно беловатый цвет в результате скопления в железе большого количества желчи.
Вид и особенности
При панкреатите исследование кала и наблюдение за его формой, цветом, консистенцией позволяет точнее определить ход заболевания и назначить правильное лечение. Процесс пищеварения в результате воспаления поджелудочной железы и нарушения ферментативной функции органа проявляется усиленным газообразованием, вздутием живота, болями в желудке. Частота опорожнения, форма и цвет каловых масс меняются в зависимости от тяжести заболевания.
Сейчас читают: Можно ли есть арбуз при панкреатите поджелудочной железы?Определение вида каловых масс при панкреатите часто проводят по бристольской шкале форм кала. Выделяют следующие типы:
- Каловые массы представляют собой отдельные твердые комки, в форме ореха (труднопрохоящие);
- Фекалии в форме колбаски, на поверхности которых наблюдаются трещинки;
- Фекалии в форме колбаски или змеи, с гладкой поверхностью и мягкой консистенции;
- Кал представляет собой мягкие комочки с ровными концами (легкпроходящие);
- Каловые массы имеют структуру рыхлых хлопьев с неровными концами, стул кашеобразный;
- Массы, выделенные при опорожнении, имеют жидкую консистенцию, не включают твердые частицы. Каловые массы полностью жидкие.
При панкреатите фиксируются:
- Каловые массы с содержанием слизи в составе. Наличие небольшого количества слизи не считается отклонением от нормы. Слизь является необходимой для транспортации каловых масс. При панкреатите увеличение количества слизи может быть разных процентов. Если на стенках унитаза фиксируются обильные следы слизи, это является тревожным сигналом о прогрессировании заболевания.
Появление слизи в каловых массах свидетельствует о повышенной ферментативной активности. Избыточное выделение слизи появляется в результате патологических состояний, при которых излишним количеством слизи органы пищеварительного тракта стараются нейтрализовать вещество, негативно влияющее на их состояние, посредством разжижения и эвакуации совместно с калом. Таким способом организм избавляется от остатков переработки в процессе пищеварения для предупреждения развития воспаления в органах.
Избыточное количество слизи в стуле может быть предвестником и иных патологий. Поставить диагноз можно после тщательного исследования у специалиста.
- Следы крови в каловых массах. Следы крови в фекалиях при панкреатите появляются в случае наличия новообразований в органах пищеварительного тракта, а также в результате появления трещин и порывов на стенках толстой кишки. Кровь в каловых массах может быть признаком кровоточащих зон в системе пищеварения, а также обострения острой формы панкреатита.
Для выяснения причины появления крови в фекалиях проводят лабораторные и инструментальные обследования, что позволяет уточнить густоту кровяных сгустков, цвет вещества, присутствие других симптомов. До выяснения причины врач рекомендует не использовать в питании грубых и трудно усваиваемых продуктов. Запрещено употребление жирной, острой, соленой, кислой, копченой еды, фаст-фудов.
Особенностью выделения каловых масс с кровяными следами являются симптомы, которые сопровождают недуг:
- Общая слабость;
- Тошнота;
- Резкое снижение артериального давления;
- Болевые ощущения в период акта опорожнения;
- Выраженная интенсивность выделений.
Диагностирование по калу панкреатита
Цвет, форма, запах и специфичная для патологии консистенция каловых масс очень часто становятся первыми признаками, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе. При подозрении на панкреатит назначаются ряд лабораторных и инструментальных исследований. Для уточнения диагноза особое место уделяется обследованию кала. Современная медицина для этой цели проводит специальное исследование – копограмму.
Данный вид обследования уделяет возможность определить сохранность полноценной пищеварительной функции разных органов, включая поджелудочную железу.
Анализ стула в лабораторных условиях
Для обеспечения четких результатов анализа и его информативности необходимо организовать сбор каловых масс правильно, согласно существующим требованиям. Для анализа необходимо собрать то количество фекалий, которое выделяется за одно опорожнение кишечника. Фекалии следует положить в сухую и чистую стеклянную тару, можно использовать и пластиковую или парафинированную тару. До сбора кала желательно, чтобы пациент придерживался привычного для себя питания. Для женщин важно не допускать попадание крови в исследуемый материал, если в момент сдачи анализа у нее наблюдается месячное кровотечение.
В процессе копограммы оценивают внешние и микроскопические характеристики стула. Регистрируется цвет, количество, форма, запах, наличие патологических примесей и посторонних элементов в кале.
Микроскопическое обследование позволяет выявить несваренные пищевые остатки и частицы кишечной слизистой. Обнаруживаются неизмененные мышечные волокна, неполностью усвоенная и усвоенная растительная клетчатка, соединительная ткань.
С целью обнаружения зерен крахмала, как внутреннего, так и внутриклеточного, проводится окрашивание остатков углеводных продуктов раствором люголя. Для оценки усвоения жиров из принятой еды кал окрашивают специальным красителем – суданом iii. Способ позволяет определить количество нейтрального жира и жирных кислот.
С помощью копограммы определяют ускоренную эвакуацию из желудка и кишечника, хронические болезни жкт, особенно колиты всех типов. Исследование позволяет обнаружить нарушения:
- Ферментативной функции поджелудочной железы и кишечника;
- Ферментативной и кислотообразующей функции желудка;
- Функции печени.
Домашний анализ кала при панкреатите
Панкреатит – заболевание, которое в большинстве случаев рецидивирует. Врачи советуют постоянно следить за состоянием, формой, цветом каловых масс, поскольку изменение одного из показателей, может являться сигналом об обострении заболевания.
Необходимо обращать внимание на цвет кала. В норме у здорового человека фекалии должны быть светло – коричневые. Форма кала в виде цилиндрических фрагментов свидетельствует о том, что было принято сбалансированное питание, богатое белками, и принятая еда полностью переварена.
Видоизменение цвета, формы кала, появление зловонного запаха, следов слизи или крови в выделяемых испражнениях указывают на рецидив или развитие заболевания. К изменениям показателей каловых масс постепенно присоединяются другие симптомы, как повышение температуры, боли в брюшной полости, тошнота и рвота. При таких ситуациях срочно требуется врачебная помощь, замедление может привести к серьезным осложнениям.
Нормализация стула диетой
Патологические процессы в поджелудочной железе можно купировать и лечить только после корректировки рациона питания. Из меню необходимо исключить все продукты, способные вызвать диспепсическое расстройство. Полезно употребление продуктов, содержащих волокна природного происхождения: отрубей, каш, сухофруктов.
В основном обострение панкреатита, сопровождающееся изменением цвета кала, происходит по причине нарушения рациона питания, в частности при использовании еды, содержащей большое количество крахмала, белков (мясо и яйца), а также жареной, жирной, копченой еды, сдобы.
Для нормализации структур каловых масс и купирования патологического процесса, необходимо соблюдать строгий порядок питания. В рацион должны быть включены:
- Нежирные сорта мяса;
- Кисломолочные продукты;
- Сухарики из цельнозерновой муки;
- Овощи, фрукты;
- Крупы;
- Домашнее желе, без красителей и сахара;
- Галетное печенье.
Для восстановления нормального пищеварительного процесса применяют пробиотики и пребиотики.
С целью предупреждения развития нарушений пищеварения нужно заниматься физкультурой, делать дыхательные упражнения, легкий массаж живота, часто гулять на свежем воздухе. За день следует пить не менее 2 л воды, что положительно влияет на перистальтику кишечника и способствует выводу из организма остаточных скоплений.
Для нормализации работы пищеварительного тракта и стула применяют и медикаментозное лечение. Назначают ферментосодержащие медикаменты: мезим, фестал, панцитрат, панзинорм форте.
Для восстановления функциональности поджелудочной железы используют обволакивающие препараты фосфалюгель, алмагель. Назначаются витаминно – минеральные комплексы, гормонсодержащие препараты (при серьезных нарушениях железы).
Панкреатит — серьезное заболевание, обострение которого зачастую обусловлено нарушением рекомендованной диеты. Изменения структуры и цвета каловых масс являются сигналом рецидива заболевания. Своевременное обращение к врачу и организация лечебной терапии позволят предупредить возможные осложнения и необратимые повреждения поджелудочной железы.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о кале при панкреатите в комментариях, это также будет полезно другим пользователям сайта.
Белла
У моей дочки стал болеть живот, повысилась температура, моча стала темной, кал серо – грязного цвета. Обратились к врачу, поставили диагноз реактивный панкреатит. Назначили лечение, диету. Теперь постоянно следим за калом, поскольку изменение консистенции и цвета фекалии позволяют на ранней стадии обнаружить заболевание.
Степан
Болел гастритом, проблемы с пищеварением беспокоили почти всегда. Когда в очередной раз стал болеть желудок, и появились тошнота и отрыжка, думал, что опять гастрит. Но каловые массы изменились в цвете, что и стало причиной серьезного беспокойства. В клинке, где прошел обследование, поставили диагноз — панкреатит. Назначили лечение, диету.
Видео
ogkt.ru
Какой кал при холецистите
Понос при холецистите – это частое явление. В основном, с этой патологией сталкиваются люди старше 40 лет.
Также в группу риска включены пациенты, имеющие лишний вес. Кал при холецистите – это один из основных показателей течения болезни.
Некоторые медики полагают, что диарея при холецистите – это не совсем верная интерпретация нарушения работы желудочно-кишечного тракта.
Считается, что воспаление желчного пузыря чаще сопровождается запором, чем диареей. Несмотря на наличие разногласий специалистов-гастроэнтерологов, жидкий стул при холецистите нельзя игнорировать.
В данном материале мы не только познакомим вас с причинами появления поноса при этом опасном недуге, мы также рассмотрим специфику холецистита и формы его течения.
Специфика болезни
В медицине «холециститом» называют воспаление тканевой поверхности желчного пузыря.
Когда на теле органа появляются очаги поражения (воспаления), больной страдает от сильной боли в правом подреберье.
Именно там и находится воспаленный орган. Сильный дискомфорт – это основной повод для терапии патологии.
Интересный факт! Некоторые люди считают, что желчный пузырь предназначен для выработки желчи. Это ошибка. На самом деле, желчь синтезируется клетками печени. Что касается желчного пузыря, то он выполняет роль резервуара и предназначен исключительно для её хранения.
Протекает заболевание в хронической либо в острой форме. Каждая имеет специфические черты.
Для чего человеку желчь
Это очень важная жидкость, без которой человеческий организм не смог бы функционировать.
Перечислим её основные свойства:
- Запуск необходимых для желудка ферментов. Стимуляция кишечной перистальтики.
- Нейтрализация в организме билирубина, холестерина и других опасных веществ в организме.
- Обеспечение процесса переваривания.
- Выработка слизи, необходимой для защиты кишечных стенок.
- Размягчение пищи.
Без желчи невозможно было бы представить пищеварение. Механизм её поступления в желудок следующий: вначале её производит печень, затем желчь попадает в свой орган-резервуар, откуда поступает к желудку, и в конце – в кишечник.
Ошибочным является мнение о том, что жить без органа-резервуара невозможно.
Многим пациентам, страдающим холециститом, удаляют его, так как лечение консервативными методами не приносит желаемого облегчения.
Без органа резервуара печёночные клетки не перестанут синтезировать жёлтую жидкость, однако она будет поступать в желудок по-другому.
Итак, мы выяснили, что холецистит характеризуется воспалительным процессом на теле жёлчного пузыря.
Он бывает хроническим и острым. Рассмотрим в отдельности каждую патологию.
Хроническая форма
Такое заболевание менее опасно, ведь симптоматика при отсутствии обострения данного недуга проявляется мене явно.
Понос при холецистите может присутствовать, если болезнь перешла в хроническую форму.
Печёночная колика при отсутствии обострения недуга редко возникает, если человек правильно питается.
Важно помнить о том, что для пациента гастроэнтеролога – диета должна стать ключевым фактором выздоровления.
Если не придерживаться её правил, то можно спровоцировать разрастание воспалительного очага на теле органа резервуара, спровоцировав, тем самым, осложнение.
Также хранитизация данной патологии способствует длительное употребление спиртных напитков и авитаминоз.
С таким неприятным явлением, как диарея при холецистите, чаще сталкиваются женщины, чем мужчины.
Причины данного явления следующие:
- Дисбаланс рациона питания. Когда у человека отсутствует культура принятия пищи, он часто сталкивается с таким неприятным явлением, как нарушение работоспособности пищеварительной системы и желудочно-кишечного тракта. К девушкам, которые предпочитают худеть с помощью диет, это относится в первую очередь. Обычно, какие-либо существенные ограничения касательно питания приводят к недостаточному количеству микроэлементов и витаминов.
- У беременных женщина сдавливается желчный пузырь, что приводит к нарушению его работоспособности. В результате этого, орган может воспалиться. Последствия у этого неприятные.
- Понос при холецистите у репродуктивно здоровых женщин появляется в результате гормональной перестройки. Некоторые гормоны, включая прогестерон, отрицательно воздействуют на мышечные волокна желчного пузыря, что может спровоцировать его воспаление.
Если игнорировать хроническое течение данного недуга, он может обостриться.
Обостренная форма
А большинстве случаев, диарея при холецистите (обостренном) возникает у людей старше 50 лет.
Иногда жидкий стул – это единственный признак патологии. Поэтому, если он не исчезает на 3 день, стоит всерьез задуматься о своем здоровье.
Обычно, патология обостряется при наличии в органе-резервуаре конкрементов – небольших холестериновых бляшек, движение которых может спровоцировать появление в правом подреберье сильнейшей колики.
Острый холецистит – это явление, с которым сталкиваются после приема пищи. Когда орган сильно воспален, человек должен грамотно подходить к организации своего рациона.
Запрещается употреблять в пищу острое, копченое, солевое, жирное и т. д. В противном случае, возникает сильнейшая печёночная колика.
К каким опасным последствиям может привести обострение холецистита?
- Разрыв органа-резервуара.
- Механическая желтуха – пожелтение глазных белков, склер и эпителия.
- Острому панкреатиту. Данная патология сопровождается воспалением тканевой поверхности поджелудочной железы.
- Перитониту.
У человека, холецистит которого обострился, будут проявляться такие симптомы, как лихорадка, озноб, понос и сильная печёночная колика.
Важно, чтобы выбранная гастроэнтерологом лечебная стратегия была направлена не только на купирование симптоматики холецистита, но также и на ликвидацию его первопричины.
О факторах-провокаторах мы поговорим ниже.
Почему при воспалении желчного пузыря появляется понос
Этим вопросом задаются все пациенты гастроэнтеролога, столкнувшиеся с этой досадной проблемой.
Когда отток желчи замедляется в результате воспалительного процесса, в организме больного происходят застойные явления.
Что же провоцирует появление холецистита? Рассмотрим основные причины:
- Глистная инвазия. Заселение кишечника болезнетворными паразитами-глистами всегда сопровождается неприятными последствиями. Такие обитатели скверно влияют на функционирование внутренних органов, включая желчный пузырь.
- Беременность. Выше мы уже говорили о том, что женская половина населения в большей мере подвержена данному недугу, чем мужская. Шансы заражения холециститом значительно повышаются при беременности. Почему же у будущей матери появляется диарея? Всё дело в 2 факторах: во-первых, в перестройке гормонального фона, а во-вторых, в увеличении размера матки, которая сдавливает орган-резервуар.
- Инфекционный процесс. Обычно, когда в желудочно-кишечном тракте оседает болезнетворный микроорганизм, орган-резервуар страдает тоже. Инфекция всегда имеет патологическую этимологию, поэтому, её обитание в теле человека не проходит бесследно.
- Плохое питание. Это причина-лидер, объясняющая появление воспалительного процесса органа-резервуара. Когда человек питается несбалансированно, то есть употребляет недостаточное количество белков, углеводов, жиров и других важных и необходимых веществ, в его организме происходят патологические изменения. Холецистит – одно из них.
- Изменение кишечной микрофлоры. Некоторые патогенные микроорганизмы отрицательно сказываются на работе желчного пузыря. Они не только усиливают воспалительный процесс, но также способствуют более явному проявлению других симптомов холецистита, например, тошноте. Для ликвидации застойных явлений, спровоцированных кишечным инфицированием, необходимо «выровнять» бактериальный баланс. В данном случае. больному вероятно назначат пробиотики.
- Генетический фактор. Один мудрый человек однажды сказал – мы все заложники своих генов. Да, если в вашем роду был человек, имеющий проблемы с желчным пузырем, то шанс того, что вы столкнётесь с аналогичной проблемой, высок.
Чтобы снизить риск холецистита, нужно правильно питаться и вести здоровый образ жизни.
Многие людям эта рекомендация может показаться сложной, тем не менее, об этом стоит помнить, особенно тем, кто ранее имел трудности с желчным пузырем.
В первую очередь, мы рекомендуем отказаться от жареной пищи. Все блюда, которым пациенту гастроэнтеролога нужно отдавать предпочтение, должны быт приготовлены на пару.
Также продукты перед употреблением можно отваривать. Больному нужно исключить из меню полуфабрикаты, жареное мясо/рыбу, копчености, консервы, грибы.
Также рацион корректируется таким образом, чтобы в меню больного ни в коем случае не попали продукты, оказывающие желчегонное действие.
Совет! Чтобы не допустить погрешности в питании, мы рекомендуем спланировать свой рацион вместе с гастроэнтерологом.
Важно, чтобы независимо от причины появления диареи при данной патологии, было своевременно начато её лечение.
Симптоматика
Не каждый больной холециститом сможет поставить себе диагноз в домашних условиях.
Да и не стоит этого делать, ведь данная патология очень опасна. Поэтому в лечебном вопросе мы рекомендуем довериться профессионалам.
Кал при холецистите светлеет – это базовый признак, по наличию которого можно судить о здоровье желчного пузыря.
Его посветление – это результат выброса в кишечник излишка желчи, которая предварительно застоялась в протоке.
Независимо от форме протекания патологии, человек, которому её диагностировали, столкнётся с ознобом, лихорадкой, болью в правом подреберье, тошнотой (которая, возможно, сопровождается рвотой), пожелтением кожи и горьким привкусом во рту.
Это универсальные симптомы, с которыми сталкиваются все, без исключения люди, желчный пузырь которых был воспален.
Тем не менее, каждая из двух форм течения заболевания специфична. Ниже рассмотрим характерные признаки, присущие каждой из них.
Острая форма:
- Слабая лихорадка.
- Озноб.
- Затрудненное дыхание.
- Сильное вздутие живота.
- Почечная колика.
Сложно прогнозировать длительность болевого синдрома при обострении холецистита.
Если ранее человек не страдал от болезней, связанных с ухудшением работы органа-резервуара, то приступ может пройти примерно через полчаса.
Однако если печёночная колика – это осложнение хронической формы данной патологии, то сложно сказать, сколько будет мучиться больной от боли.
Обычно колика не проходит даже через 1 час. Она возникает внезапно, но также внезапно и прекращается.
Хроническая форма:
- Отрыжка с горьким привкусом.
- Ноющая боль в правом подреберье.
- Ухудшение аппетита.
Проявление последнего симптома свидетельствует об опасения пациента, который знает, что после трапезы может возникнуть печёночная колика.
Однако отказываться от приема пищи нельзя. Важно грамотно подойти к организации своего рациона, тогда боли однозначно не возникнет.
Доказано, что её возникновению либо усилению способствует ослабление диеты. Поэтому, чтобы не допустить ухудшения своего самочувствия, следите за своим питанием!
Пытаясь самостоятельно поставить себе диагноз, помните, что цвет кала при холецистите светлый, а мочи – темный.
Помине, при резком ухудшении самочувствия, нужно срочно принять терапевтические меры.
Не думайте о том, что заболевание пройдет самостоятельно. Если оно обострилось, не медлите и вызывайте скорую помощь!
В некоторых случаях, спасти жизнь пациенту можно только хирургическим путем. В данном случае, не стоит отказываться от операции.
Знайте, что хирургическое вмешательство – это крайняя мера лечения холецистита.
Обычно, при своевременной диагностике, купировать симптоматику патологии удается консервативным способом.
Полезное видео
gepasoft.ru
Стул при хроническом холецистите
Как известно, холецистит может протекать как в острой, так и в хронической форме. Кроме того, он может сопровождаться образованием камней или нет. Поэтому и симптомы холецистита у всех пациентов разные.
Симптомы острого холецистита
Практически в 95% случаев холецистит или воспаление стенок желчного пузыря сопровождается образованием в нем конкрементов. При создании определенных условий эти камни могут отрываться от стенок пузыря и начинать движение по желчным протокам. Результатом этого процесса становится частичная или даже полная закупорка последних и застой желчи, что сопровождается приступами желчной колики.
Поэтому обычно вопроса о том, как определить холецистит, не стоит перед врачами, если пациент поступает к ним с:
Кроме того, подтверждает диагноз и появление симптома Мерфи, суть которого состоит в усилении болей при пальпации во время совершения глубокого вдоха или задержки дыхания. Обычно этот признак заболевания возникает спустя несколько часов после начала приступа и часто сопровождается напряжением мышц живота в правой части, а также незначительной лихорадкой.
Внимание! У пожилых пациентов признаки холецистита даже в острой форме могут быть достаточно неопределенными и носить общий характер. Чаще всего в их роли выступают анорексия, слабость, рвота, общее недомогание и так далее.
Если при остром холецистите пациенту не будет оказана квалифицированная медицинская помощь, у него могут развиться осложнения заболевания, что проявляется:
- усилением и без того мощной боли в животе;
- выраженной лихорадкой;
- ознобом;
- ригидностью мышц;
- потливостью.
Таким образом, клиническая картина острого холецистита достаточно выражена, поэтому даже не самому опытному медику несложно распознать это заболевание и вовремя принять меры по предотвращению развития осложнений.
Симптомы хронического холецистита
Хроническая форма заболевания, как правило, не осложняется желчекаменной болезнью и может незаметно протекать у большей части людей, достигших 40 лет, причем женщины в несколько раз чаще становятся жертвами этого коварного заболевания.
Боль
Именно боли являются основным проявлением заболевания. Их интенсивность, расположение и продолжительность зависят от:
- вида дискинезии желчевыводящих путей;
- наличия сопутствующих заболеваний органов ЖКТ;
- наличия осложнений.
При хроническом бескаменном холецистите боли располагаются чаще всего в области правого подреберья или подложечной области. Причем пациенты замечают, что они усиливаются после обильных трапез, употребления жареной, жирной, пряной пищи, злоупотребления алкоголем, газированными напитками или чрезмерных физических нагрузок.
Внимание! Как правило, боли при холецистите носят постоянный, тянущий характер, но в определенных случаях они могут больше напоминать ощущение тяжести в правом подреберье.

Именно жирная и жареная пища чаще всего вызывает появление тянущих, тупых болей
При присоединении осложнений боли могут становиться более выраженными и менять локализацию. Поэтому если при неосложненном течении хронического холецистита они могут иррадиировать только в правую лопатку, плечо или ключицу, то при развитии перихолецистита они становятся постоянными, усиливающимися при наклонах или поворотах туловища и резких движениях правой рукой и так далее.
Внимание! При отсутствии лечения и несоблюдении диеты хронический холецистит может перейти в острую форму или стать причиной образования в желчном пузыре камней.
Диспептические расстройства
При обострении заболевания у большинства больных наблюдаются рвота и другие диспептические жалобы, особенно если они обусловлены развитием сопутствующей патологии, например, гастродуоденита или панкреатита. Как правило, рвота также провоцируется погрешностями в диете и приемом алкоголя.
Во время обострения заболевания пациенты могут страдать от:
- постоянной тошноты;
- горечи во рту;
- горькой отрыжки с привкусом тухлости;
- снижения аппетита;
- метеоризма;
- изжоги.
Особое внимание стоит обратить на стул при холецистите, поскольку изменение его консистенции и частоты может указывать на присоединение осложнений заболевания и развитие вторичных инфекций. Например, запор и вздутие живота обычно появляются при парезах кишечника или при гипокинетических состояниях. Также возможна диарея при холецистите, особенно если у больного развивается вторичный гастродуоденит, гастрит, энтерит или панкреатит. Таким образом, понос при холецистите является признаком присоединения других заболеваний.

О тяжести заболевания и присоединении сопутствующих заболеваний можно судить по изменению характера стула
На наличие заболевания может указывать и окраска каловых масс. Цвет кала при холецистите обычно светлый, что обусловлено недостаточным поступлением желчи в просвет кишечника. В определенных случаях он может быть даже полностью белым.
Другие признаки
В результате застоя желчи в желчном пузыре происходит раздражение нервных окончаний, что приводит к появлению кожного зуда. Обычно подобное наблюдается при желчекаменной болезни, хотя возможно и при некалькулезном холецистите. Кроме того, у аллергиков часто холецистит становится причиной развития крапивницы, отека Квинке и так далее.
Температура при холецистите редко остается неизменной. Чуть меньше чем у половины больных во время обострения заболевания наблюдается небольшое ее повышение, что сопровождается ознобами. А вот желтуха, хотя и может возникнуть, но все же не относится к числу самых распространенных признаков недуга.
При длительном течении заболевания в воспалительный процесс может вовлекаться солнечное сплетение, что проявляется:
- болями иногда жгучего характера в области пупка, которые склонны иррадиировать в спину;
- диспептическими явлениями;
- болезненностью определенных точек при пальпации, расположенных между мечевидным отростком и пупком;
- болезненностью мечевидного отростка при надавливании (симптом Пекарского).
Если же говорить про характерные симптомы холецистита у женщин, то у некоторых дам в связи с гормональным дисбалансом может развиваться симптом предменструального напряжения. Он проявляет себя нарушениями в обменно-эндокринном, вегетативно-сосудистом и нейропсихическом плане, то есть симптомами предменструального напряжения являются:
- неустойчивость настроения, например, подавленность, плаксивость, раздражительность и так далее;
- головные боли;
- нагрубание и болезненность груди;
- пастозность лица и рук;
- онемение конечностей;
- скачки артериального давления.

Известный всем ПМС может быть одним из признаков холецистита
Важно: все признаки предменструального напряжения возникают за несколько дней до начала менструации и проходят практически сразу после ее наступления.
В части случаев больные жалуются на появление перебоев сердцебиения, болей в области сердца, которые сложно назвать сильными, а на ЭКГ можно отчетливо проследить диффузные изменения миокарда. Обычно эти симптомы появляются после употребления алкоголя или жирной пищи. То есть у них развивается холецисто-кардиальный синдром.
«Клинические маски» холецистита
Таким образом, проявления хронического холецистита редко бывают выраженными, наоборот, чаще это заболевание как бы маскируется под другие. Поэтому у разных больных в клинической картине преобладают признаки определенной группы, что очень затрудняет диагностику. Так, различают следующие группы симптомов холецистита или его «клинические маски»:
- Желудочно-кишечная, для которой характерно преобладание диспептических жалоб при отсутствии характерных для холецистита болей.
- Кардиальная, при которой основными жалобами пациентов являются кардиалгия, стенокардия. Чаще всего эти симптомы холецистита наблюдаются у мужчин после 40 лет.
- Неврастеническая, проявляющаяся выраженным невротическим синдромом.
- Ревматическая, сопровождающаяся перебоями в работе сердца, артралгией, потливостью, изменениями ЭКГ.
- Тиреотоксическая, признаками которой выступают повышенная раздражительность, потливость, дрожь в руках, похудение и тахикардия.
- Солярная, которая проявляет себя преобладанием симптомов поражения солнечного сплетения.
Важно: оценивать симптомы холецистита можно только при условии, что пациент незадолго до этого не принимал никаких лекарственных средств.
Однако, как бы ярко не были выражены симптомы, сопровождающие патологическое состояние пациента, на основе его осмотра и опроса врач сможет сделать лишь предположение по поводу диагноза. Для того, чтобы его подтвердить, необходимо провести лабораторные и инструментальные исследования, о которых мы рассказали в статье про диагностику холецистита.
Все материалы на сайте ozhivote.ru представленыдля ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
gepasoft.ru
Что означает светлый кал, причины изменения цвета стула
Цвет каловых масс человека зависит от многих факторов. Сюда относится и рацион питания, и деятельность желудочно-кишечного тракта, и применение лекарственных препаратов. В норме цвет фекалий варьируется от светло-коричневого до темно-коричневого. Именно коричневый оттенок свидетельствует о здоровье желудочно-кишечного тракта. В частности, речь идет о нормальном выделении желчи у взрослого человека.
Попадая из желчного пузыря в двенадцатиперстную кишку, билирубин и стеркобилин, что находятся в желчных массах, придают содержимому кишечника коричневый оттенок. Насыщенность оттенка может меняться в зависимости от многих причин. Самый простой из них – разнообразие рациона. Кроме того, светлый стул у взрослого может быть вызван болезнями поджелудочной железы, печени, желчного пузыря и воспаления разных участков пищеварительного тракта. Рассмотрим все эти причины светлого кала более детально.
Почему кал светлого цвета: причины возникновения
Значительной мерой на цвет экскрементов влияют продукты питания. Внезапный светлый цвет испражнений может быть вызван обильным потреблением жирных продуктов (масло, сметана). Такими же свойствами могут обладать картофель и белый рис, если накануне употребить их много и без добавления других продуктов.
Если рацион больше состоял из мясной пищи, а вы внезапно съели большое количество растительной, то фекалии станет намного светлее. При смене оттенка, прежде всего, вспомните ваш рацион в предыдущие дни. Вероятно, именно питание стало причиной этого явления.
Существует ряд лекарственных препаратов, что могут вызвать осветление экскрементов. К ним относятся:
- антибиотики;
- противовоспалительные средства;
- жаропонижающие средства (аспирин, ибупрофен, парацетамол);
- противогрибковые средства;
- препараты для лечения туберкулеза;
- препараты от подагры;
- средства для лечения эпилепсии.
Если вы проходили такое обследование, как рентген ЖКТ или другие процедуры, при которых необходимо принимать сульфат бария, то 2-3 дня после стул очень резко посветлеет. Когда барий выйдет из организма полностью, экскременты приобретут свой обычный цвет.
Заболевания, которые приводят к появлению светлого кала
При некоторых серьезных заболеваниях печени, желчного пузыря осветление экскрементов является важным признаком для их диагностики. Светлый кал – это симптом многих заболеваний, но наиболее вероятными причинами являются проблемы с желчным пузырем, желчевыводящими путями и печенью. Менее вероятны опухоли и воспаления в разных отделах пищеварительного тракта.
- Дискинезия желчевыводящих путей. При этом заболевании затрудняется выделение желчи из желчного пузыря из-за уменьшения его сократительной способности. Соответственно, желчь поступает в двенадцатиперстную кишку в меньшем количестве, оттенок испражнений становится светлее.
- Перегиб желчного пузыря. Такая проблема сопровождается снижением моторики желчного пузыря и протоков. В результате орган, важный для хорошего пищеварения, работает менее продуктивно, желчные кислоты поступают по минимуму, вызывая светлый цвет как у взрослого.
- Камни в желчном пузыре. Наличие камней изменяет работу пузыря по производству и выделению желчи. Как и в предыдущем случае, выделение желчи у человека уменьшается. Наряду с острыми симптомами проявляется стул светлого оттенка.
- Закупорка желчных протоков. Частично или полностью прекращается доставка желчи из желчного пузыря в двенадцатиперстную кишку.
- Холецистит. При холецистите возникает воспаление желчного пузыря, которое существенно снижает количество выделяемой желчи.
- Гепатит. Это воспалительное заболевания печени значительно влияет на качество пищеварения, ухудшая общее состояние организма и осветление фекалий.
- Панкреатит. Воспаление поджелудочной железы грозит желудочно-кишечному тракту сбоями в пищеварении, поскольку этот орган выделяет важные пищевые ферменты.
- Болезнь Крона. Это воспаление любого участка ЖКТ, которое характеризируется расстройством пищеварительных процессов.
- Раковые заболевания ЖКТ. Опухоли и подобные раковые процессы в кишечнике могут проявляться почти бессимптомно. Кал светлого цвета при этом может быть единственным симптомом, на который можно обратить внимание.
- Заражение гельминтами. В этом случае в фекалиях можно наблюдать белые частички и личинки. Их количество зависит от степени инфицирования кишечника.
Если помимо осветления каловых масс вы чувствуете недомогание и ухудшение общего состояния, необходимо обратиться за медицинской консультацией. Особенно, ели недомогание не проходит через сутки. Симптомы, на которые следует обратить внимание:
- стойкое повышение температуры;
- расстройство стула;
- тошнота, рвота;
- боли в животе, левом подреберье, опоясывающие боли;
- пожелтевшие склеры глаз и кожа;
- отсутствие аппетита;
- резкая потеря веса;
- темная моча;
- метеоризм, увеличение живота;
- стул с примесями слизи.
Если при осветленном стуле есть хотя бы два дополнительных признака, необходимо пройти медицинское обследование для выявления диагноза. При некоторых проблемах, например, при запущенном панкреатите, счет идет не на дни, а на часы. Будьте внимательны к симптомам и не игнорируйте серьезные недомогания.
Что можно кушать, если кал белого цвета
Если у вас появился кал светлого цвета, прежде всего, необходимо исключить жирное, жареное, острое и соленое, чтобы облегчить работу печени и желчного пузыря. Нужно воздержаться от алкогольных напитков, крепкого кофе и чая, так как все это очень нагружает работу пищеварительной системы человека.
Для нормализации ЖКТ добавьте в меню больше овощей и фруктов. Потребляйте травяные чаи из мяты, ромашки, шалфея. Благоприятно действует на все органы пищеварения дробное питание: принимайте пищу небольшими порциями 5-6 раз в день. Особенно это облегчает работу поджелудочной железы при хроническом панкреатите.
Если меню состоит только из продуктов растительного происхождения, то светлый кал считается нормальным явлением.
Если кал светло-зеленый
Светло-зеленый кал может быть вызван приемом антибиотиков. В силу специфичных процессов, что происходят в тонком кишечнике при приеме этих препаратов, экскременты приобретают зеленый цвет светлого или темного оттенков.
Если зеленый оттенок испражнений сочетается с другими признаками, такими как повышение температуры, рвота, тошнота, то причиной такого явления может быть дизентерия. Необходима срочная медицинская помощь.
Зеленый оттенок стула может свидетельствовать о язвах и опухолях в желудочно-кишечном тракте. Также в сочетании с диареей и рвотой этот симптом указывает на кишечную инфекцию.
Если кал желтый
Большое количество растительной пищи может вызывать желтый и светло-желтый оттенок фекалий. Существует заболевание, при котором растительные углеводы (растительные волокна) не перевариваются в силу нарушения процессов в ЖКТ. Это заболевание – бродильная диспепсия – может проявляться именно желтым цветом экскрементов.
Сбои в работе поджелудочной железы могут способствовать осветлению фекалий. Такой процесс бывает естественным периодическим явлением.
Если кал темного цвета
Причиной темного цвета испражнений могут быть продукты питания черного цвета (например, черника), и такие, где в составе есть много железа. Если вы накануне принимали активированный уголь, удивляться потемневшему калу в следующие дни не стоит.
Но если вы не употребляли ничего подозрительного, а стул потемнел, имеет вязкую тянущуюся структуру, это серьезный сигнал пройти обследование. Внезапное потемнение фекалий вплоть до черного цвета может свидетельствовать о внутренних кровотечениях в верхних отделах пищеварительного тракта. Кровь, попадая в толстый кишечник, темнеет и видоизменяется, изменяя тем самым цвет и структуру испражнений человека.
Если кал с красным оттенком
Красный оттенок калу могут давать некоторые продукты питания: красная свекла, помидоры, томатный соус в больших количествах, фруктовые соки.
Наличие красного оттенка в стуле может свидетельствовать о кровотечениях в нижних отделах кишечника, в этом случае кровь не темнеет до черного цвета. Если, помимо этого признака, появились понос, боли в животе, повышение температуры тела, потеря аппетита, необходимо срочно обратиться за медицинской помощью.
Наличие крови в фекалиях человека может свидетельствовать об анальных трещинах, геморрое, кровотечениях в прямой кишке.
Изменение цвета кала может быть вызвано разнообразными причинами. Если появился светлый кал, проанализируйте рацион накануне. Если происходит ухудшение состояния, повышается температура и добавляются другие симптомы расстройства ЖКТ, не медлите с обращением за медицинской помощью.
zabolevanija.net
Светлый кал у взрослого: причины, симптомы, лечение
Причины Симптомы Лечение Осложнения ДиагностикаПочему светлый кал у взрослого, что это значит, причины, симптомы и признаки, как лечить кал светлого или бледного цвета, возможные осложнения и диагностика заболеваний.
Светлый стул может быть из-за недостатка желчи или закупоркой желчных протоков. Стул светлого или глиняного цвета может появиться после теста в толстой кишке с применением бария (например, клизма бария). Барий может попасть в кал и окрасить его.
Очень светлый кал может быть из-за проблем в пищеварительном тракте. Неспособность поглощать жиры может привести к окрашиванию стула в светлый цвет (от соломенно-желтого до серого), а внешне будет казаться жирным.
Что это значит
Чаще всего кал окрашивает пища. Например, если вы пьете много молока, то цвет кала станет светлее, жирная пища действует аналогичным образом на цвет. Если кал посветлел, то стоит вспомнить что вы ели в последние несколько дней и сократить или убрать эту еду из рациона питания.
Светло-коричневый или светло-желтый
Скорее всего в рационе преобладает растительная пища. Для здоровье это не вредно, но для нормализации стула включить в рацион больше белковой пищи и чаще есть мелкими порциями.
Очень светлый
Если такой кал единожды появился или в течении дня, то не стоит волноваться. Но если цвет долго сохраняется, то возможны проблемы с поджелудочной железой.
Бежевый
Если кал бежевого цвета, то возможно проблема с печенью или желчными путями.
Причины
Основные причины светлого кала:
- Питание
- Заболевания ЖКТ
- Воспаление
- Рак
- Алкоголь
- Медицинские препараты
1. Питание
Если кушаете много творога, сметаны, молока, кефира и другие Употребление кисломолочные продукты. Кал будет иметь бледный оттенок, может быть немного желтый.
2. Заболевания
Болезни, которые меняют цвет кала:
- Гепатит — серьезное заболевание, которое охватывает печень.
- Холецистит — воспаление желчного пузыря.
- Панкреатит — воспаление поджелудочной железы.
- Болезнь Крона — воспалительный процесс желудочно-кишечного тракта.
- Билиарный цирроз — воспаление или раздражение желчных протоков в печени.
- Онкологические болезни кишечника, печени, поджелудочной железы или желчного пузыря.
- Желчные камни — отвердевшие отложения в желчном пузыре.
- Склерозирующий холангит — воспаление или рубцевание желчных протоков
3. Желчные камни
Желчные камни — отвердевшие отложения в желчном пузыре, которые могут заблокировать поток желчи.
Лекарства могут растворять камни в желчном пузыре. Если лекарства не помогли, потребуется операция по удалению желчных камней.
4. Кисты на желчных протоках
Кисты могут препятствовать оттоку желчи. Если лечение не помогло, то нужна операция по их удалению. Операция проводится лапароскопически с небольшими разрезами.
5. Рак
Некоторые виды рака могут вызвать светлый стул.
Рак поджелудочной железы может вызвать светло-желтого цвета кала из-за недостатка пищеварительных ферментов.
В некоторых случаях рак поджелудочной железы может блокировать желчный проток. Опухоли желчевыводящих путей и другие виды рака, которые блокируют желчные протоки, приводят к образованию бледного или глинистого стула.
6. Алкоголь
Злоупотребление спиртными напитками может влиять на цвет кала, окрашивать его в светлый цвет, может сопровождаться поносом. Со временем печень начинает хуже выводить токсины из организма и цвет стул постепенно меняет оттенок. В таком случае стоит делать больше промежутки между приемами алкоголя.
7. Медицинские препараты
Кал светлеет во время приема следующих препаратов:
- Антибиотики
- Лекарства от подагры
- Противовоспалительные препараты
Если кал окрасился в светлый цвет при приеме препаратов и не проходит 3-5 дней, то скажите своему врачу об этом, чтобы сменили препараты.
При употреблении витаминов кал может окрашиваться в светлый цвет, а моча в темный. Это происходит из-за большого количества веществ (полезных), которые поступили в ваш организм.
Симптомы
Симптомы и признаки светлого кала:
- Тошнота и рвота
- Пожелтение кожи
- Вздутие живота
- Боль в животе
- Температуры выше 39 градусов
- Жидкий стул с непереваренной пищи
- Снижение веса
- Метеоризм
- Понос
С неприятным запахом
Проблемы с работой пищеварительным трактом могут быть причиной бледного кала со зловонным запахом. Проблемы могут сопровождаться диареей (частые походы в туалет поносом).
Если вонь и понос не проходят, то возможно проблемы с желчным пузырем.
С примесями
Если светлый цвет кала сопровождается зернышками, то в этом нет ничего плохого. Это остатки еды, которые не успели перевариться. Если примесь в виде червяков, то это паразиты и следует обратиться к врачу.
С белой слизью
Светлый кал со слизью может быть из-за неправильного питания. Например, если вы употребляете много молочных продуктов, бананов или дыни.
Большое количество слизи в кале может говорить о заболеваниях кишечника или пищевом отравлении.
У беременных женщин
Светлый кал при беременности может быть из-за сбоев с кишечнике. Может сопровождаться поносом, запорами или вздутием живота. Чаще всего сбой вызван нарушением микрофлоры кишечника. Если такое произошло, то врач выпишет лекарства, которые не навредят организму, но восстановят кишечник.
С темной мочой
Серый цвет кала и темная моча может говорить об фазе острого гепатита. Воспаление печени нарушает желчеобразование, из-за чего кал белеет, а билирубин выводится через почки, поэтому кожа желтеет, а моча темнеет.
Лечение
Лечение светлого кала начинается с питания. Если кал на восстанавливает цвет в течении суток:
- Пересмотреть рацион питания, исключить жареную и жирную еду, снизить употребление молочной продукции.
- Употреблять пищу каждый день в одно и то же время, есть немного, но часто.
- Отказаться от алкоголя.
При спазмах и холецистите врач может назначить Холосас, Хофитол или Аллохол. При дисбактериозе Линекс или Бифидумбактерин.
Если светлый кал сопровождается тошнотой, рвотой, высокой температурой, похудением, диарее — запишитесь на прием к врачу.
Осложнения
Распространенное осложнение при светлом кале — желтуха. Связано с накоплением желчи в теле. При желтухе желтеет кожа и белки в глазах.
Немедленно обратитесь к врачу, если заметили признаки желтухи. Этот симптом говорит о заболевании печени.
Диагностика
При диагностики причин светлого кала врач спросит о симптомах, общем состоянии здоровья и лекарствах, которые вы принимаете. Если причина не ясна из первичного обследования, врач запросит тесты и анализы:
- Анализы крови для проверки инфекции.
- Компьютерная томография (КТ) для проверки печени и желчных протоков.
- Магнитно-резонансной томографии (МРТ) для получения всех деталей желчевыводящей системы.
- УЗИ брюшной полости для проверки всех внутренних органов.
ponos.su
Цвет кала при холецистите - Лечение гастрита
Если одна или несколько функций печени нарушены, то это говорит о патологическом состоянии. Его название — печеночная недостаточность, симптомы заболевания выражены в нескольких основных синдромах.
Каковы признаки заболевания?
Клиническое проявление заболевания можно разделить на синдром:
- холестаза;
- цитолоза;
- портальной гипертензии.
Симптоматика холестаза проявляет себя в неправильном оттоке желчи из печени. Желчевыводящие пути сдавливаются, поэтому поврежденные гепатоциты не способны выводит желчь. Продукты распада гемоглобина не способны выходить с калом и желчью. Такие изменения в организме влекут за собой скопление в крови желчных компонентов, которые изменяют цвет тканей и кала. Большое содержание компонентов распада гемоглобина вызывает токсическое и аллергическое действие на кожу, в таком случае пациент может ощущать зуд и жжение.
Одним из ярких признаков проявления этой группы симптомов является желтуха. У пациента наблюдается окрашивание слизистых оболочек и кожного покрова. Окрашивание слизистых выражено намного ярче. Цвет может варьироваться от светло желтого до зеленого или оранжевого.
Признаки синдрома холестаза: обесцвечивание кала и потемнение мочи. Каловые массы становятся светло-бежевого окраса, а цвет мочи темно-коричневым.
В редких случаях пациенты могут жаловаться на болевые ощущения в правом подреберье. Чаще всего боль обостряется после приема пищи. Как правило, боль не постоянная и проявляется в виде приступов.
Синдром цитолоза проявляется в том, что печень не способна переваривать жиры. Опасность такого явления заключается в нарушении пищеварения в организме. Кроме этого, в кровь проникают продукты распада тканей печени, что в результате приводит к интоксикации организма. Если отравление организма вызвано вирусным гепатитом, то в таких случаях в кровь может попадать токсины, которые выделяются в период жизнедеятельности вируса.
Симптомы печеночной недостаточности выражаются у пациента в виде тошноты, постоянной рвоты, нарушения стула, отсутствия аппетита. Как правило, рвота и тошнота проявляются после приема пищи. Опорожнение кишечника у больного может происходить от 2 до 4 раз в день. У некоторых пациентов могут появиться странные желания съесть что-нибудь несъедобное, например, мел или землю.
Интоксикация проявляется в виде слабости, повышенной температуры, недомогания и болевых ощущениях в суставах.
Симптомы портальной гипертензии наблюдаются в случае прогрессирования патологического состояния. Венозное давление в печени постепенно увеличивается, и вследствие этого в брюшной полости скапливается жидкость. В такой ситуации у пациента живот может значительно увеличиться. Кроме этого, наблюдаются сосудистые звездочки в области плеч или на животе. Кровеносные пятна представлены в виде сосудов, которые отслоились от портальных вен. Образуются вспомогательные сосуды, соединяющие крупные вены друг с другом.
Признаки патологического состояния: анемия, парез кишечника, боли в сердце или отек легких. При заболеваниях печени у пациентов появляется неприятный запах изо рта.
Клинические признаки острой и хронической формы
Как правило, острая печеночная недостаточность на скрытой стадии развития никак не проявляется,поэтому симптомы и лечение взаимовязаны. Пациент ни на что не жалуется. Нарушение печени можно обнаружить при обследовании. Для первой стадии характерно появление симптоматики холестаза, портальной гипертензии, а также тошноты и рвоты. У больных на этой стадии развития патологии наблюдаются незначительные изменения в центральной нервной системе.
На втором этапе острая печеночная недостаточность имеет ярко выраженную симптоматику. Торможение центральной нервной системы обостряется и провоцирует патологические рефлексы. Симптомы интоксикации становятся выраженными. Печень постепенно уменьшается и при ощупывании выявить ее не удается. На этом этапе у пациентов может появиться неприятный запах изо рта.
Больной может потерять сознание и впасть в кому. Патологическое состояние влечет за собой сердечную, почечную недостаточность и отек легких и мозга. Последняя стадия острой формы заболевания печени — глубокая кома. Больной перестает реагировать на любые раздражители. Глубокая кома носит летальный исход.
Продолжительность каждой стадии может варьироваться и длиться несколько часов или дней. При своевременном обращении к врачу печеночную недостаточность можно вылечить.
Хроническая форма патологического процесса имеет 4 стадии развития. На первой стадии работоспособность печени сохраняется. У пациента может наблюдаться рвота, тошнота и слабость. На второй стадии пропадает аппетит, нарушается стул, обостряется тошнота. Кроме этого, страдает нервная система. У больного появляются проблемы с координацией, торможение и потеря памяти. На этом этапе развития печень выполняет только часть своих функций.
Если своевременно не оказать помощь, то заболевание перетекает в следующую стадию, а симптоматика становится ярче выраженной. Появляются проблемы с речью, слабость, обесцвечивание кала, изменение оттенка мочи и зуд кожного покрова. На третьем этапе работоспособность печени значительно снижается.
Последней стадией заболевания является печеночная кома. В таком случае печень перестает выполнять какую-либо функцию и просто погибает. Больной теряет сознание и впадает в кому. Рефлексы на внешние раздражители со временем снижаются и исчезают вовсе. Пациент умирает.
Продолжительность каждой стадии может меняться в зависимости от особенностей организма. Длиться она может несколько дней или лет. При хронической форме патологического состояния симптомы выражены не так ярко. При отсутствии лечения исход может быть необратим.
Лечение острой формы
В зависимости от стадии патологии и какие выражены симптомы врач назначает соответствующее лечение. Основная задача лечащего врача устранить причину развития патологического процесса в организме. При первых проявлениях заболевания необходимо приступать к лечению незамедлительно. Оно проводится в стационаре, а при обострении симптомов — в реанимации. Если в течение 10 дней удается поддерживать жизнеобеспечение пациента, то у больного появляется шанс на выздоровление.
Лечение острой формы заболевания можно разделить на несколько этапов. При наличии кровотечения пациенту назначаются кровоостанавливающие препараты, например, витамины Р и К, аминокапроновую и аскорбиновую кислоту и фибриногены. В случае необходимости врач может провести операцию с целью восстановить целостность сосудов. Если эти меры не эффективны, то пациенту проводят переливание донорской крови.
Лечение заболевания направлено на уменьшение отравления организма. Пациенту очищают кишечник, назначают безбелковую диету, вводят препараты, которые стимулируют работу кишечника.
Помимо этого больному внутривенно вводят физраствор, солевые растворы, которые помогают восстановить объем циркулирующей крови. Для улучшения кровообращения при отеке печеночных клеток вводят осмотические лекарства, Тиотриазолин и Дроперидол.
Лечение печеночной недостаточности включает в себя прием препаратов, которые восстанавливают работу печени. Наиболее эффективными являются аминокислоты Тирозин или Фенилаланин, жирные кислоты и витамины группы Р и В.
Больному назначают и успокоительные средства, дуаретики и препараты для улучшения циркуляции крови головного мозга.
Лечение хронической формы
Если на ранней стадии была диагностирована хроническая печеночная недостаточность, лечение в таком случае будет более эффективным. В первую очередь необходимо избавиться от причин, которые спровоцировали патологический процесс. Кроме этого, больному очищают кишечник, потому что кишечная микрофлора способствует выработке аммиака, который в дальнейшем попадает в кровь. Очистительные клизмы проводят 2 раза в день. Если патология привела к осложнениям, то следует проводить и их лечение тоже.
При хронической форме заболевания врачи назначают лактулозу: Дуфалак или Портолак. Эти препараты восстанавливают уровень кислотности в кишечнике. Больной также принимает антибиотики широкого спектра, аминокислоты и витамины. Среди антибиотиков врачи рекомендуют Неомицин. Он подавляет кишечную микрофлору, выделяющую аммиак. Неомицин не оказывает токсическое влияние на организм.
Неотъемлемой частью лечения является прием препаратов калия, которые восполняют дефицит вещества в организме. Лечение проводится под наблюдением врача, так как передозировка этого лекарства может спровоцировать сердечную недостаточность.
В лечении хронической формы особая роль отводится гепатопротекторам: Эссенциале форте и Гептралу.
Эти лекарства улучшают регенерацию печени, способствуют обезвреживанию желчных кислот.
На этапе комы при острой и хронической форме патологического состояния используются современные экстракорпоральные способы лечения. С помощью гемодиализа кровь больного очищается от токсических веществ через специальные фильтры. В лечении печеночной недостаточности хорошо себя показал плазмаферез. В этом случае кровь очищается от токсинов, и плазма возвращается в кровеносное русло.
Если функциональность печени нарушена и пораженный участок органа уже был удален, то в этом случае проводят трансплантацию печени. У донора забирают лишь небольшую часть органа. Для донора такая операция не опасна, так как печень со временем восстанавливается.
При проведении такой операции есть вероятность того, что пересаженный орган не приживется. В таком случае пациент вынужден на протяжении оставшейся жизни принимать гормоны и цитостатики.
Показаниями к проведению такой процедуры является врожденная патология органа, опухоль печени, гепатит и цирроз печени. Основным недостатком такого способа лечения является высокая стоимость операции. Пересадка печени может привести к развитию осложнений в виде сердечных или легочных заболеваний.
Нередко случается так, что люди, ранее страдавшие от изъязвлений слизистой кишечника или желудка, но давно забывшие о неприятной симптоматике и считающие, что болезнь их миновала, начинают ощущать неприятные проявления.
Не секрет, что многие, столкнувшиеся с этим, на первых порах даже не подозревают, что у них началось обострение язвы желудка, так как большинство симптомов сходны с обычным отравлением. Именно размытость признаков и несет в себе серьезную угрозу, так как проявление их не совсем специфично, и человек не торопится к врачу, надеясь, что патологические признаки пройдут самостоятельно.
В чем опасность острой формы болезни
Любому человеку следует знать, что язва в стадии обострения требует срочного и адекватного лечения. Если не предпринять экстренных мер, состояние больного с каждым днем будет ухудшаться из-за прогрессирования очага поражения и усиления свойственной этой патологии симптоматики.
Зачастую на фоне обострения даже возникают массивные внутренние кровотечения. В медицинской статистике отмечены 5 самых частых и смертельно опасных язвенных обострений:
- лекарства от гастрита и язвы
- Возникшее внезапно внутреннее профузное (из крупных сосудов), кровотечение. При его появлении пациент может потерять несколько литров крови за 20–30 мин.
- Прободение язвы, которое одномоментно сгибает от боли даже самых стойких пациентов. Это осложнение также очень опасно, так как в течение всего лишь суток приводит к развитию перитонита, с которым без срочной хирургической помощи не справиться.
- Пенетрация, провоцирующая спаивание стенок желудка с близлежащим органом, поджелудочной железой или кишечником, вследствие чего язва постепенно проникает туда.
- Стеноз (сужение) привратника. Эта патология провоцирует развитие непроходимости перевариваемой пищи из желудка в двенадцатиперстную кишку.
- Рак желудка, являющийся завершающим этапом.
Необходимо понимать, что в связи с возможностью развития в результате обострения язвы желудка таких серьезнейших осложнений, игнорировать появление тревожной симптоматики, а тем более предпринимать меры по ее самостоятельному устранению, ни в коем случае нельзя.
Признаки рецидива недуга
Симптомы обострения язвы желудка напрямую зависят от того, насколько тяжело протекает болезнь. Обычно патологическое состояние проявляется ярко выраженным ощущением болезненности или жжения в области, располагающейся между пупком и грудиной. Ее интенсивность нарастает при пустом желудке. Продолжительность такого негативного состояния может составлять как пару минут, так и несколько часов, поэтому не заметить, что болезнь начала обостряться, достаточно сложно.
Основные признаки обострения при язве желудка обычно заключаются в наличии болевого синдрома. Он является основным спутником рецидива патологии. Это острые и интенсивные ощущения, которые трудно терпеть. Они полностью выматывают человека:
- При нахождении изъязвлений в кардиальном отделе желудка, рядом с пищеводом, характер боли ноющий и сопровождающийся чувством тяжести под ложечкой. Она может локализоваться и в районе сердца, поэтому о том, что обострилась язва, в этом случае могут сказать только частая кислая отрыжка и постоянная изжога.
- Если обострение язвенной болезни желудка произошло на его дне или в середине органа, боль принимает тупой характер. Она может возникнуть или через полчаса после еды, или натощак. В этом случае изжога и отрыжка отсутствуют, поэтому судить о том, что началось обострение язвы желудка можно лишь потому, что язык покрывает плотный слой бело-серого налета.
- Самый интенсивный характер боль носит в том случае, когда изъязвления локализуются в пилорическом отделе пищеварительного органа. Появляется она натощак, не раньше, чем через 3 часа после приема пищи или по ночам. После того как пациент покушает, интенсивность проявлений стихает.
Также в период обострения болезни человека мучают тошнота, перемежающаяся рвотными позывами с наличием в исторгнутых массах следов крови, отрыжка и изжога. Свидетельствовать об обострении недуга может и черный цвет кала, говорящий о том, что присутствует внутренний, желудочный тип кровотечения.
Рецидив заболевания несет серьезную угрозу здоровью пациента еще и тем, что способствует быстрому образованию и дальнейшему развитию рубцовой ткани, которая перекрывает проход между желудком и кишечником и мешает продвижению перевариваемой пищи.
Терапевтические мероприятия, способные избавить от рецидива патологии
В том случае, когда появилась такая симптоматика, важно срочно обратиться за медицинской помощью. Лечение может назначить только гастроэнтеролог, так как все меры, которые пациент предпримет самостоятельно, приведут к значительному ухудшению ситуации.
Признаки обострившейся язвы достаточно легко перепутать с проявлениями других патологий, при которых у человека тоже очень сильно болит живот. Основные заболевания, с которыми ее нужно дифференцировать, это панкреатит, холецистит и холелитиаз.
Только специалист, после проведения тщательной диагностики, сможет выявить истинную причину появления негативной симптоматики. Именно он сможет понять, что в данной ситуации смогла обостриться язва, а не развилась другая патология, и назначить соответствующую терапию.
Необходимость в консультации врача связана и с особенностями терапии недуга. Каждый конкретный случай обострения патологии индивидуален, поэтому и лечить его требуется по специально подобранному протоколу, в котором учитывается как возраст и общее состояние пациента, так и особенности течения болезни, а также клиническая симптоматика, которая ее сопровождает.
Обычно для избавления от недуга применяются следующие методы:
- Постельный режим, обеспечивающий психологический и физический покой пациента.
- Назначение подходящих в конкретном случае медикаментозных препаратов.
- Хирургическое вмешательство (при прободениях или массивных кровотечениях).
- Диетическое питание.
- Физиотерапевтические процедуры.
Обращение к специалисту необходимо и из-за риска развития опасных осложнений (кровотечения и прободения), которые требуют срочного помещения человека в стационар. Самостоятельно их обнаружить практически невозможно, а любое промедление в этом случае грозит летальным исходом.
Современная медикаментозная терапия
Лекарства в периоды обострения язвенной болезни назначаются всегда. Врач обязательно прописывает прием медикаментозных препаратов. Не стоит отказываться от их приема, потому что это может привести к развитию осложнений.
Ни в коем случае нельзя и самостоятельно заменять одно средство на другое, или превышать предписанную специалистом дозу, так как это чревато развитием дополнительных патологических состояний, избавиться от которых очень трудно.
Главным принципом, по которому назначают лекарство, является комплексность терапии. Благодаря такому подходу под контроль берутся сразу все присутствующие негативные факторы. Обычно пациентам рекомендуются лекарственные средства следующих групп:
- Обеспечивающие бактерицидное противодействие и эффективно уничтожающие патогенный микроорганизм Helicobacter pylori, являющийся основным агентом, провоцирующим развитие недуга. Самый лучший препарат в этом случае – Де-Нол. Также с этой целью используют Фуразолидон, Метронидазол и Оксациллин.
- Блокаторы, регулирующие кислотность желудочного сока – Фамотидин, Низатидин, Роксатидин.
- Антацидные средства – Фосфалюгель, Альмагель, Маалокс.
- Спазмалитики – Дротаверин, Мебеверин, Но-Шпа.
Для тех людей, у которых язвенная болезнь развилась из запущенного гастрита, практически все названия вышеперечисленных лекарственных средств знакомы. Причина этого достаточно проста: консервативная терапия, избавляющая от обострений язвенной болезни, и медикаментозное лечение гастрита очень сходны между собой.
Чтобы избежать возникновения возможных осложнений болезни, необходимо при появлении первых признаков, напоминающих ее обострение, обращаться к специалисту.
Самостоятельно, без лекарств и диеты, недуг никогда не проходит. Не стоит также пытаться снять проявления негативной симптоматики при помощи самолечения, так как это только ухудшит положение и спровоцирует развитие серьезных недугов, избавиться от которых очень трудно, а порой и совсем невозможно. Только адекватное и своевременное лечение может помочь справиться с обострением язвы.
Какие симптомы и достоверные признаки говорят о циррозе печени
Цирроз печени известен, как хроническое заболевание, приводящее к замене печеночной ткани на рубцовые бугорки и полной функциональной несостоятельности органа. Симптомы цирроза печени вместе с лабораторными данными определяют стадию заболевания, помогают в выборе тактики лечения.
Типы цирроза и их признаки
Признаки цирроза печени вызваны поражением всех органов и систем организма. На начальных стадиях заболевания человек может не догадываться о болезни. Скрытая стадия или бессимптомное течение очень опасны. Симптомы проявляются уже в запущенной фазе, когда совершенно отсутствует способность клеток к восстановлению. В результате тяжелые осложнения наступают в течении года после выявления.
В клиническом течении болезни выделяют основные типы, связанные с определенными патологическими изменениями. Варианты зависят от того, какие синдромы болезни (набор симптомов) преобладают. Соответственно, общая клиническая картина как проявляется цирроз печени неодинакова.
- Портальный цирроз — основан на синдроме, связанном с повышением давления в венозной системе печеночной вены. Для него характерны жалобы на носовые кровотечения, вздутие живота, нарастающее увеличение живота за счет асцита (выпота жидкости в брюшную полость), поносы с кровотечением из вен пищевода и нижней части желудка. Длительность болезни от полугода до двух лет. Нарастает асцит, на коже вокруг пупка появляется расширенная венозная сетка. Усиливается тошнота, рвота. Потеря веса приводит к полной кахексии. Кожа дряблая, сухая. При этом типе течения не наблюдается желтухи. Артериальное давление имеет наклонность к низким цифрам. Летальный исход наступает от печеночной комы или острого кровотечения.
- Билиарный гипертрофический — более благоприятен по длительности заболевания (5–8 лет). На первое место выходит желтушность склер и кожи, ксантелазмы на верхних веках, лице, груди, выраженный зуд. Эти симптомы цирроза зависят от выраженного застоя желчи с появлением в крови желчных пигментов. Смертельный исход наступает от кровотечения.
- Смешанный тип — течение тяжелое, имеются признаки и портального и билиарного поражения.
Общие симптомы
- Симптомом начальной стадии заболевания является повышенная усталость, слабость, снижение трудоспособности.
- Кровоточивость десен и наклонность к носовым кровотечениям говорят о нарушенной свертываемости крови.
- Вздутие живота, поносы связаны с недостатком желчных кислот в кишечнике и плохим перевариванием пищи.
- Снижение веса до степени кахексии возникает из-за невозможности всасывания жиров, белков и углеводов, вторичной ферментной недостаточности кишечника.
- Сухость, повышенная дряблость кожи — свидетельство потери жидкости и микроэлементов.
- Боли тупого характера или тяжесть в правом подреберье служат симптомом растяжения печени.
- Проявление сосудистых «звездочек» на лице, груди, животе — показатель венозного застоя крови.
- Склеры и кожа приобретают желтый цвет, он появляется при нарастании в крови концентрации желчного пигмента билирубина. На веках, груди, руках появляются ксантелазмы (желтые выступающие пятнышки), эти симптомы цирроза печени состоят из отложений холестерина и билирубина.
- Кожный зуд беспокоит особенно в ночное время, больной расцарапывает руки, грудь, живот. В случае присоединения инфекции на коже появляются мелкие гнойнички.
- Нарастающая анемия (малокровие) проявляется усилением слабости, головокружениями, сердцебиением, наклонностью к гипотонии.
- Возможны такие диспепсические расстройства, как приступы тошноты, рвоты, икота, непереносимость запахов пищи.
- Температура тела повышается незначительно, но держится длительное время.
- После появления желтушности кожи обращает внимание изменение цвета мочи и кала: моча темнеет, а кал становится светлым (ахоличным).
- Признаки цирроза печени, указывающие на внутреннее кровотечение, проявляются жидким черным стулом (при кровотечении из вен пищевода) или примесью крови в кале при геморроидальных кровотечениях.
Симптомы поражения других органов
Печень анатомически и функционально связана со всеми системами и органами человека. Ее повреждение приводит к таким внешним признакам как:
- изменение поведения, раздражительность, бессонница, а в конечной стадии — нарушение сознания до степени комы;
- появляются отрыжка и изжога, как рефлекторное присоединение повреждения регуляции работы пищевода и секреции желудка;
- хронический гастрит и дуоденит вызывает «голодные» боли в эпигастрии;
- присоединение хронического панкреатита усугубляет поносы, усиливает боли в верхней половине живота и спине;
- дисбактериоз кишечника проявляется болезненностью по ходу кишечника;
- в стадии декомпенсации нарушена чувствительность кожи к температурным, болевым раздражителям, прикосновениям.
Стадии болезни
Клиническая классификация учитывает, как протекает цирроз печени, симптомы связывает с патологическими изменениями, степенью функциональных нарушений (по анализам). Принято выделять:
- начальную стадию — не имеет симптомов и биохимических изменений;
- субкомпенсаторную стадию — проявляются все описанные симптомы и типичные нарушения обмена;
- стадию декомпенсации — проявляется портальная гипертензия, происходят необратимые изменения в организме, появляются отеки на стопах и голенях, выраженный асцит.
В международной практике степень асцита и печеночной недостаточности учитывается в баллах. Наибольшее число баллов набирает конечная стадия цирроза.
Проявления последней стадии
В последней стадии признаки цирроза распространяются на все системы организма. Поражается деятельность центральной и периферической нервной регуляции, работа сердца.
- Энцефалопатия, переходящая в печеночную кому — вызвана накоплением в крови аммиачных соединений, очень токсичных для мозга. Сначала наблюдается короткий период эйфории, затем наступает угнетение сознания, полная потеря ориентации человека, нарушается сон, речь. Затем наступает депрессия, потеря сознания.
- Асцит со значительным количеством жидкости может привести к бактериальному перитониту, воспалению брюшины. Лицо отечно в области век, нарастают отеки на голенях.
- Обильные кровотечения — одна из наиболее частых причин смерти, кровь выделяется со рвотными массами, через кишечник.
Симптомы последней стадии цирроза не вызывают сомнений. Печень уменьшается в размерах, становится плотной и бугристой. Лечебные мероприятия уже бесполезны.
Диагностика цирроза важна для своевременного начала лечения и попытки восстановить хоть часть печени. Такой радикальный метод лечения, как пересадка (трансплантация) печени, не может применяться в последней стадии, поскольку потеряны все защитные силы организма.
Знание симптомов и признаков цирроза важно не только для врачей, но и для пациентов, особенно лиц, перенесших вирусный гепатит, страдающих хроническими расстройствами пищеварения.
gastrit-i-yazva.ru